Ce que la nouvelle définition de l’obèse ou de l’obésité change pour vous.« Moi ? Obèse ? Non je suis juste un peu en surpoids. » Cette phrase vous dit quelque chose. Pourtant, la nouvelle définition de l’obésité proposée par l’Association européenne pour l’étude de l’obésité (EASO) pourrait bien changer votre classification… et votre vision sur votre propre santé.
Longtemps réduite à un simple chiffre sur la balance ou à un IMC (indice de masse corporelle) dépassant 30, l’obésité est désormais reconnue comme une maladie chronique, évolutive et multifactorielle, liée non seulement au poids, mais aussi aux risques médicaux, fonctionnels et psychologiques qu’elle engendre.
Alors, êtes-vous concerné sans le savoir ? Et que faire si vous l’êtes ? C’est ce que nous allons explorer.
Contenu de l'article
ToggleUne nouvelle façon de définir l’obésité : par le risque, pas uniquement par l’IMC
Pendant des décennies, le diagnostic d’obésité reposait principalement sur l’indice de masse corporelle (IMC). Un IMC supérieur à 30 kg/m² signifiait obésité, point final. Cette approche purement anthropométrique, bien que pratique, présentait des limites importantes qui sont désormais reconnues par la communauté scientifique internationale.
Car ce critère, trop simple, ignore la répartition des graisses et les conséquences sur la santé. Le nouveau cadre de l’EASO propose une vision plus complète :
Une personne est désormais considérée comme obèse si elle présente un IMC ≥ 30
ou un IMC entre 25 et 30 avec :
- Un rapport tour de taille/taille ≥ 0,5
- Et au moins une déficience médicale, fonctionnelle ou psychologique liée à l’excès de graisse.
Autrement dit, on ne se contente plus de mesurer la masse : on évalue les risques. Cette approche est dite « fondée sur le risque », par opposition au modèle purement clinique fondé sur des symptômes trophologiques.
Concrètement : une femme de 1,60 m avec un tour de taille de 82 cm (soit un rapport tour de taille/taille de 0,51) et souffrant d’hypertension ou de douleurs articulaires pourrait être considérée comme obèse même si son IMC n’atteint pas 30.
L’obésité est une maladie chronique et multifactorielle
L’obésité ne résulte pas uniquement d’un excès calorique ou d’un manque de volonté. Elle est le fruit d’une interaction complexe entre facteurs biologiques, environnementaux, psychologiques et sociaux :
- Génétiques : certaines personnes ont une prédisposition héréditaire à stocker plus facilement la graisse que d’autres.
- Hormonaux : des perturbations de la leptine, de la ghréline ou de l’insuline favorisent la prise de poids. En conséquence, on peut avoir perturbations du métabolisme et de la régulation de l’appétit
- Psychologiques : stress chronique, traumatismes, troubles de l’alimentation.
- Environnementaux : alimentation ultra-transformée, alimentation inadéquate, horaires décalés, sédentarité et manque d’activité physique
- Facteurs médicamenteux : Certains traitements peuvent favoriser la prise de poids.
Surtout, c’est une maladie évolutive : elle peut rester silencieuse un temps, puis s’aggraver avec l’apparition de complications. L’EASO insiste sur la nécessité de la reconnaître comme maladie à part entière, à prendre en charge tôt, comme le diabète ou l’hypertension.
L’obésité est liée à des déficiences médicales, fonctionnelles ou psychologiques
Ce n’est pas « juste » de la graisse. L’obésité s’accompagne souvent de véritables limitations dans la vie quotidienne.
Les déficiences médicales
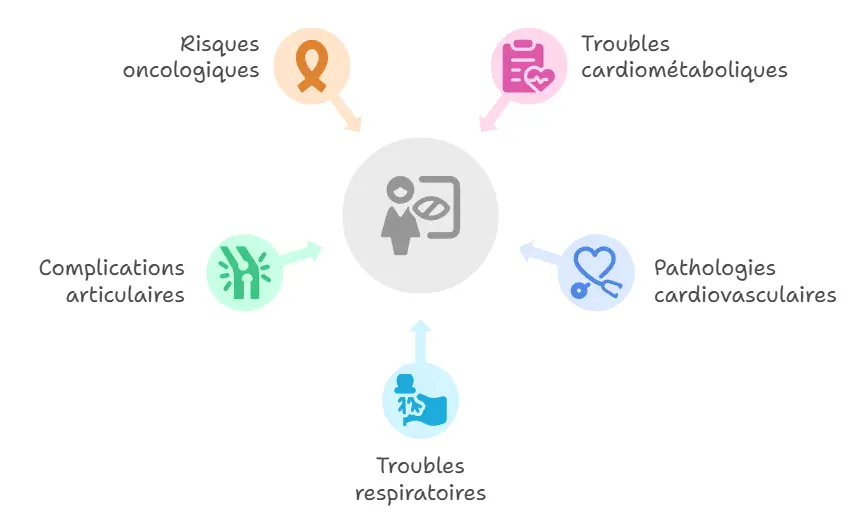
L’obèse vit fréquemment de complications médicales qui peuvent survenir bien avant que l’IMC n’atteigne le seuil traditionnel de l’obésité :
- Troubles cardiométaboliques : Diabète de type 2, hypertension artérielle, dyslipidémie
- Pathologies cardiovasculaires : Maladie coronarienne, insuffisance cardiaque
- Troubles respiratoires : Apnée du sommeil, essoufflements, insuffisance respiratoire
- Complications articulaires : Arthrose, douleurs musculosquelettiques
- Risques oncologiques : Augmentation de certains cancers
Les déficiences fonctionnelles
L’impact sur la capacité fonctionnelle constitue un aspect souvent négligé mais crucial :
- Limitation de la mobilité : Difficultés lors des activités physiques, et même à effectuer les activités quotidiennes
- Réduction de l’endurance : Fatigue précoce avec essoufflement rapide lors d’efforts modérés
- Altération de la qualité de vie : Impact sur l’autonomie et les relations sociales
- Troubles du sommeil : Perturbation des cycles de repos et récupération
Ces déficiences peuvent apparaître précocement et constituent des signaux d’alarme importants, même chez des personnes dont l’IMC n’atteint pas encore 30 kg/m².
Les déficiences psychologiques
La dimension psychologique de l’obésité est désormais pleinement reconnue :
- Troubles de l’humeur : Dépression, anxiété
- Troubles du comportement alimentaire : Compulsions, addictions, restrictions cognitives
- Altération de l’estime de soi : Impact sur la confiance et l’image corporelle, avec répercussions sur la vie sociale
- Stress chronique : Lié à la dégradation de l’image de soi et aux difficultés quotidiennes, parfois aux stigmatisations de la part des proches.
Là aussi, ces déficiences peuvent apparaître avant même que l’IMC ne dépasse 30. C’est pourquoi il est essentiel de les rechercher systématiquement chez toute personne en surpoids ou souffrant de fatigue, douleurs, troubles du sommeil…
Les nouveaux outils d’évaluation : IMC, graisse abdominale et comorbidités
Ils sont à utiliser conjointement
Comment utiliser l’IMC, le volume de graisse abdominale et la comorbidité ?
L’IMC conserve sa place comme indicateur de référence anthropométrique, mais il ne peut plus être utilisé seul. Ses limites sont nombreuses :
- Il ne distingue pas la masse grasse de la masse musculaire
- Il ne renseigne pas sur la répartition de la graisse corporelle
- Il peut sous-estimer l’obésité chez certaines populations
La graisse abdominale, en particulier la graisse viscérale, est un indicateur du risque métabolique (diabète, infarctus, etc.). C’est pourquoi l’EASO recommande l’usage du rapport tour de taille/taille, plus fiable que le tour de taille seul. Un ratio tour de taille/taille ≥ 0,5 est désormais considéré comme un seuil d’alerte, même pour les IMC entre 25 et 30.
La présence de comorbidités (maladies associées à l’excès de graisse) devient alors décisive. Si vous êtes en surpoids et souffrez d’hypertension, d’arthrose, de fatigue chronique ou d’apnée du sommeil, vous entrez probablement dans la nouvelle définition de l’obésité.
Par exemple, une personne avec un IMC de 27 kg/m² et un rapport taille-hauteur de 0,6, présentant un diabète de type 2 et des troubles du sommeil, sera désormais considérée comme obèse selon les nouveaux critères.
Les limites résiduelles
Un paramètre majeur qui n’est toujours pas pris en compte est celui du pourcentage de masse grasse. Couplé au tour de taille, il permet de cibler la masse grasse viscérale, en opposition à la graisse de type gynoïde située autour des hanches (partie inférieure du corps).
Pour le déterminer, les méthodes sont plus complexes que pour les paramètres morphologiques habituellement utilisés, simples à mesurer.
De plus, l’inflammation de bas grade, dont la mesure n’est pas réalisée en pratique courante, fait le lit du surpoids et de l’obésité. C’est elle qui explique le lien entre surpoids/obésité et déficiences médicales évoqués.
Elle commence enfin à être, indirectement, intégrée dans la nouvelle définition de l’obésité, ce qui représente une avancée significative.
Sa prise en compte dans la gestion du surpoids n’en est pourtant qu’à ses débuts. Elle sera la prochaine avancée majeure en termes de santé publique.
Conclusion : Et maintenant, que faire ?
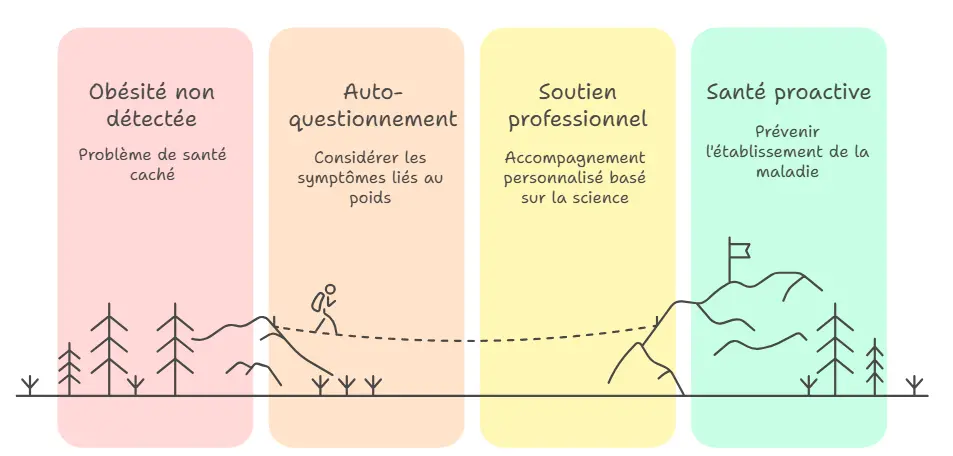
Cette révolution conceptuelle de l’obésité a des implications majeures pour de nombreuses personnes. Si vous vous reconnaissez dans les critères décrits, il est fort probable que vous soyez passé de la catégorie “surpoids” à “obèse” selon les nouveaux standards scientifiques.
Cette évolution n’est pas une simple question de terminologie. Elle reflète une meilleure compréhension des mécanismes de la maladie et ouvre la voie à des traitements plus précoces et plus efficaces. Les personnes qui étaient auparavant considérées comme en “simple surpoids” peuvent désormais bénéficier d’une prise en charge adaptée à leur niveau de risque réel.
Les nouvelles données sont claires : près d’1 personne sur 5 classée en surpoids est en réalité obèse selon le nouveau cadre de l’EASO. Ce sont des personnes dont le risque de mortalité est plus élevé que prévu, souvent sans qu’elles ne le sachent.
La bonne nouvelle, c’est qu’une prise en charge précoce permet de prévenir les complications.
Ce changement de définition n’est pas un jugement, c’est une opportunité :
- L’opportunité de détecter un problème caché,
- L’opportunité de reprendre la main sur sa santé,
- L’opportunité de bénéficier d’un accompagnement professionnel personnalisé.
Si vous vous dites :
- « Je suis fatigué(e), mais je ne suis pas en surpoids… »
- « Mon tour de taille est-il trop élevé ? »
- « J’ai des douleurs, est-ce lié à mon poids ? »
Alors ne restez pas seul(e). N’attendez pas d’entrer dans les critères anciens pour agir.
Je vous accompagne, sans culpabilisation, avec une méthode basée sur la science et l’écoute.
Ensemble, nous pouvons éviter que la maladie s’installe.
AMELIE : lien
France Info : lien. Une vulgarisation du sujet assez claire
L’étude aux USA du sujet : lien


