Contenu de l'article
ToggleInflammation silencieuse
Lorsqu’on parle d’inflammation on pense rougeur ou douleur. Mais quid de l’inflammation silencieuse qui vous ronge à votre insu et sans souffrance. Car il existe une réalité beaucoup plus insidieuse : l’inflammation de faible intensité, chronique, souvent silencieuse — sans bouleversement clinique spectaculaire — mais néanmoins porteuse de conséquences significatives pour la santé. Cette « inflammation silencieuse » constitue un facteur de risque important pour les maladies cardiovasculaires, le diabète, le vieillissement prématuré, voire certaines pathologies neurocognitives.
En tant que praticienne spécialisée dans les maladies inflammatoires, l’obésité et le stress, je vous invite à explorer ce phénomène sous tous ses aspects : prévalence, mécanismes, symptômes discrets, biomarqueurs utiles, profils à risque, protocole pratique en consultation, innovations, et solutions nutritionnelles. L’objectif est double : vous permettre d’avoir une vision sans lacune de cette inflammation silencieuse, et vous donner les outils pour la repérer et la prendre en charge — que vous soyez patient·(e) ou professionnel·(le) de santé.
Prévalence et impact dans la population
La fréquence de l’inflammation silencieuse — bien que variable selon les études — est loin d’être négligeable. Certaines enquêtes de population montrent que 20 à 30 % des adultes peuvent présenter des marqueurs de faible inflammation persistante (par exemple une protéine C-réactive ultra-sensible [hs-CRP] supérieure à 2–3 mg/L) en l’absence de maladie inflammatoire aiguë reconnue. Cette inflammation de bas grade est d’autant plus fréquente que les personnes présentent un surpoids, une obésité viscérale ou un syndrome métabolique.
Pourquoi cela importe-t-il ? Parce que cette inflammation silencieuse ou latente est de plus en plus reconnue comme un facteur de risque indépendant pour :
- Les maladies cardiovasculaires (infarctus, AVC)
- Le diabète de type 2
- La progression du dysfonctionnement métabolique
- Le vieillissement cellulaire et l’apparition précoce de certaines pathologies neurodégénératives
Par exemple, un article récent de la revue Nature sur l’« inflamm’aging » ou vieillissement inflammatoire a mis en lumière que même de faibles élévations de biomarqueurs inflammatoires, maintenues dans le temps, multiplient le risque de mortalité « toutes causes confondues ». Cette donnée donne un nouvel enjeu à l’intervention précoce, non plus seulement pour soigner mais pour prévenir (https://www.nature.com/articles/s41392-023-01502-8).
Mais cette inflammation silencieuse qui augmente avec le temps et l’âge est connue depuis bien plus longtemps par les chercheurs, comme le lien sous-jacent entre de nombreuses maladies chroniques qui sont justement celles du vieillissement : troubles cardiovasculaires, métaboliques, articulaires, digestifs, cancers et maladies neurodégénératives…
En pratique, détecter cette inflammation silencieuse est un acte de prévention essentiel, et d’autant plus crucial compte-tenu du lien étroit entre l’alimentation et cette inflammation silencieuse : une mission essentielle pour une diététicienne nutritionniste, et dont la compréhension et la maitrise adéquates nécessitent une solide formation en biochimie.
Types d’inflammation, mécanismes et causes
Types d’inflammation
Même si les mécanismes qui sous-tendent l’’inflammation sont immuables, on peut distinguer plusieurs « variantes » de l’inflammation silencieuse ou chronique légère, liées à sa localisation ou à son origine :
- Inflammation métabolique : liée à l’adiposité viscérale, à la stéatose hépatique, à la dysfonction du tissu adipeux.
- « Inflamm-âge » (inflamm’aging) : caractéristique du vieillissement, avec activation constante de l’immunité innée, diminution de l’immunité adaptative et accumulation de « signaux » inflammatoires.
- Inflammation liée au microbiote et à la perméabilité intestinale : dysfonctionnement de la barrière intestinale, translocation de lipopolysaccharides bactériens (LPS), activation immunitaire chronique de faible intensité.
- Inflammation liée à notre environnement : tabac, pollution, stress oxydatif, sommeil perturbé, sédentarité, infections latentes à bas bruit.
Mécanismes clés
Voici les altérations qui s’enchaînent dans l’organisme :
- Le tissu adipeux, et en particulier la graisse abdominale, sécrète des adipokines pro-inflammatoires (TNF-α, IL-6) qui activent le système immunitaire inné.
- Le stress oxydatif, lié à une surcharge métabolique ou à des toxiques externes, active NF-kB, déclenchant des gènes pro-inflammatoires.
- Une altération de la barrière intestinale permet la translocation de LPS dans la circulation, stimulant les macrophages et induisant une production d’IL-6 et de TNF-α.
- L’immuno-senescence, caractéristique du vieillissement, conduit à une activation chronique de l’immunité innée et à une « fatigue » de l’immunité adaptative, ce qui maintient un niveau basal d’inflammation.
- Une mauvaise qualité de sommeil, un stress chronique élevé ou une activité physique insuffisante ou au contraire excessive participent à ce cercle vicieux inflammatoire.
Causes initiales fréquentes et modifiables
- La cause principale et majeure d’inflammation : une alimentation pro-inflammatoire (aliments ultra-transformés, excès de sucres rapides, graisses trans, faible apport en fibres/antioxydants, déséquilibre des apports en macronutriments….)
- Sédentarité ou faible ou forte activité physique
- Tabagisme, consommation d’alcool excessive
- Trouble du sommeil, apnée obstructive du sommeil non traitée
- Dysbiose intestinale, pièges alimentaires, prise répétée d’antibiotiques ou d’anti-inflammatoires
- Vieillissement et facteurs non modifiables (âge, génétique) mais modulables via mode de vie
- Obésité, et en particulier adiposité viscérale
Symptômes subtils et manifestations cliniques
Parce que l’inflammation est « silencieuse », elle ne se manifeste pas comme une infection aiguë. Elle n’est pas douloureuse, et évolue à bas bruit durant de nombreux mois ou années avant de se manifester. Il convient donc de prêter attention à des signes discrets, qui sont malheureusement faciles à négliger.
Signes possibles
- Fatigue persistante, sensation de « ne pas être reposé » malgré un sommeil correct
- Prise de poids, particulièrement au niveau du ventre (tour de taille accru) malgré des efforts de restriction
- Résistance aux effets des régimes ou stagnation après perte de poids initiale
- Douleurs diffuses, notamment musculaires ou articulaires légères (sans pathologie ostéoarticulaire majeure ou connue)
- Troubles du sommeil ou réveils nocturnes fréquents
- Infections bénignes à répétition, cicatrisation lente, inflammations chroniques de faible intensité (ex. gencives, sinus)
- Humeur altérée, irritabilité, parfois léger décalage d’humeur ou troubles de la concentration
Pourquoi ces manifestations ?
Ces symptômes sont le reflet d’un dérèglement métabolique et immunitaire : l’énergie est moins bien utilisée, l’adipose viscérale agit comme un « organe » sécrétant des signaux inflammatoires, le système immunitaire est sollicité à bas bruit, ce qui fatigue l’organisme sur le long terme.
Pour une Diététicienne, l’observation de ces signes — combinée à une anamnèse ciblée et à une étude précise de l’alimentation— permet d’informer et d’alerter le patient, et éventuellement de proposer un bilan.
Principaux biomarqueurs et outils de dépistage
Dans la prise en charge, la Diététicienne associée au Médecin peut proposer un bilan afin de déterminer la présence d’une inflammation silencieuse. Voici un tableau synthétique des biomarqueurs utiles, avec quelques explications pratiques.
Tableau synthétique
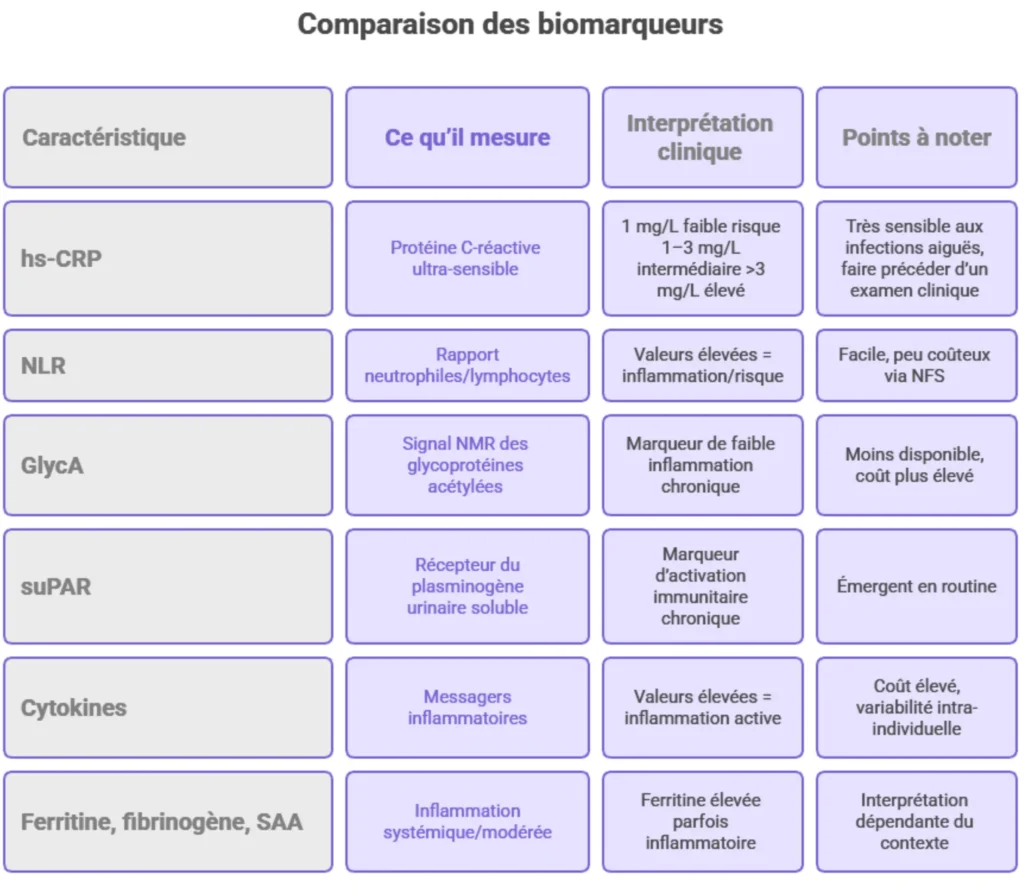
Interprétation et recommandations
- Commencez par un bilan « classique » accessible : hs-CRP + NFS + glycémie à jeun + HbA1c + bilan lipidique + AST/ALT + créatinine + vitamine D si indiqué.
- Si hs-CRP >3 mg/L ou NLR élevé de façon persistante, ou en cas de contexte à risque (adiposité abdominale, antécédents cardiovasculaires, symptômes discrets), envisager d’utiliser GlycA ou suPAR pour une détermination plus fine.
- Toujours interpréter en contexte clinique : une hs-CRP élevée après une infection ou chirurgie ne signifie pas nécessairement inflammation silencieuse. Demander de répéter après normalisation des autres causes.
- Utiliser ces biomarqueurs comme outil de suivi : réduire hs-CRP ou GlycA après intervention (nutrition/mode de vie) constitue un marqueur d’efficacité des mesures adoptées.
Limites à connaître
- Variabilité individuelle : certains biomarqueurs sont influencés par l’heure, la posture, les repas, une activité physique récente ou pas.
- Coût et accessibilité : GlycA et suPAR ne sont pas encore disponibles dans tous les laboratoires.
- Spécificité : une élévation n’identifie pas la cause. Il faut une analyse clinique derrière.
- Il ne s’agit pas d’un « diagnostic » à part entière mais d’un indice pour guider la prise en charge.
- Indépendamment de toute analyse sanguine, une étude détaillée de l’alimentation quotidienne peut permettre de mettre en évidence avec une grande fiabilité un risque prononcé d’inflammation silencieuse.
Facteurs de risque et profils concernés
Personnes concernées, un dépistage fortement conseillé
- En tout premier, personnes ayant un régime alimentaire pro-inflammatoire (produits ultra-transformés, peu de fibres, forte consommation de sucres rapides, par exemple)
- Personnes en surpoids ou obèses, avec tour de taille accru (adiposité viscérale)
- Personnes avec un syndrome métabolique (hypertension, dyslipidémie, résistance à l’insuline)
- Âge avancé (≥ 60 ans) : le phénomène d’inflamm’aging s’intensifie
- Fumeurs, exposés à la pollution, aux toxiques chroniques
- Personnes sédentaires ou employées de nuits/travail posté
- Personnes avec troubles du sommeil ou apnée obstructive du sommeil non traitée
- Personnes avec antécédents de maladies inflammatoires ou nombreuses infections mineures
- Personnes en état de stress chronique, avec troubles de l’humeur ou fatigue persistante
- Personnes en transition physiopathologique (ménopause, andropause, diminution rapide d’activité physique)
Facteurs aggravants le risque, modifiables
- Prise de poids rapide ou fluctuations du poids (yo-yo)
- Mauvaise hygiène de sommeil, heures de coucher irrégulières
- Consommation d’alcool élevée, de tabac
- Risque de faible diversité du microbiote (peu de légumes/fruits, peu de fibres)
- Médicaments pro-inflammatoires pris longuement (certains anti-inflammatoires non stéroïdiens, certains traitements immunitaires)
- Stress professionnel ou psychosocial, isolement, inflammation psychique non traitée
Identifier ces profils permet de prioriser un dépistage et une intervention précoce.
Comment se déroule une consultation de dépistage d’inflammation ?
Objectif
Repérer l’inflammation silencieuse, définir les causes modifiables, initier une intervention nutritionnelle/mode de vie et assurer un suivi.
Étapes
- Consultation initiale
- Recueil des antécédents (CV, métabolique, inflammatoire, sommeil)
- Questionnaire sur fatigue, alimentation, activité physique, sommeil, tabac/alcool
- Examen clinique : poids, taille, IMC, tour de taille, pression artérielle
- Prescription de bilan biologique
- Analyse « pack inflammation silencieuse » : NFS, hs-CRP, glycémie à jeun, HbA1c, bilan lipidique, AST/ALT, créatinine, vitamine D25
- Si contexte justifié : GlycA ou suPAR, cytokines, calprotectine fécale (si symptôme digestif)
- Interprétation
- Vérifier l’absence de cause aiguë (infection, traumatisme, chirurgie récente)
- Répéter le bilan en cas de doute après 2-4 semaines de repos/sans infection
- Considérer l’inflammation silencieuse si biomarqueurs modérément élevés + contexte/clinique compatibles
- Plan d’action
- Établir un programme nutritionnel et mode de vie (voir §9)
- Fixer des objectifs mesurables et atteignables (par ex : tour de taille –5 cm en 3 mois, hs-CRP <2 mg/L)
- Collaboration éventuelle avec médecin/interne pour éliminer les causes secondaires
- Suivi
- Refaire un bilan à 3 mois après intervention, puis à 6-12 mois si stabilisation
- Ajuster le programme selon résultats et adhérence
- Documenter l’évolution et l’impact (poids, biomarqueurs, bien-être)
Faire participer le patient, c’est lui permettre d’être acteur de son diagnostic quotidien et donc de sa guérison.
Étapes du dépistage en consultation
Voici un aperçu du protocole qui permet de mettre en évidence une inflammation silencieuse :
- Accueil / questionnaire rapide
- Est-ce que vous ressentez une fatigue persistante ? Une prise de poids abdominale ? Des troubles du sommeil ? Un mode de vie sédentaire ?
- Noter les habitudes alimentaires (aliments ultra-transformés, consommation de poisson gras, fibres/jour)
- Antécédents médicaux et familiaux (CVD, diabète, inflammations chroniques)
- Consultation initiale
- Anthropométrie (IMC, tour de taille)
- Pression artérielle
- Discussion sur les habitudes de vie (activité, sommeil, stress, tabac/alcool)
- Prescription du bilan (voir protocole §6)
- Retour bilan & interprétation
- Expliquer ce que signifient les biomarqueurs recherchés est essentiel
- Identifier si le profil correspond à une inflammation silencieuse probable
- Mise en place du plan d’intervention
- Nutrition + mode de vie + suivi
- Fixer rendez-vous de suivi et indicateurs de progrès
- Suivi & ajustement
- Réévaluation des biomarqueurs + anthropométrie + questionnaire d’adhérence
- Ajuster si nécessaire (ex. supplémentation, orientation vers médecin)
L’objectif est de faire de cette démarche un processus fluide où le patient comprend l’enjeu, voit un progrès mesurable, et où vous, en tant que professionnel, démontrez l’impact concret de vos interventions.
Innovations et perspectives
En tant que chercheuse et clinicienne hybride (biochimie + diététique), je suis de très près ces éléments novateurs :
- L’utilisation croissante de biomarqueurs comme GlycA ou suPAR pour la détection fine de l’inflammation chronique et la stratification du risque.
- Le développement de scores composites et d’algorithmes intégrant données cliniques, biomarqueurs, imagerie (graisse viscérale, calcium score).
- L’extension de la médecine-prédictive : via différents paramètres du métabolisme, de ses régulations, du microbiote, … il deviendra possible de personnaliser davantage les interventions anti-inflammatoires.
- L’évolution vers des approches thérapeutiques ciblées — immunomodulation, modulation du microbiote (transplantation fécale, probiotiques de nouvelle génération) — même si la nutrition et le mode de vie restent la base.
- Le concept d’inflamm’aging : intégrer durablement la notion que l’inflammation de bas grade est un marqueur de vieillissement prématuré et non simplement un facteur de risque isolé. C’est un élément essentiel de ma pratique depuis plusieurs années.
- L’essor d’un suivi numérique (wearables, suivi du sommeil, capteurs de biomarqueurs) qui pourrait permettre un monitoring continu de l’état inflammatoire.
- Le développement de questionnaires affinés et ciblés permettant de mettre en lumière en temps réel des troubles débutants et de faire des liens entre des signes apparemment très différents sera un axe essentiel de la médecine du futur, où l’humain et son expérience acquise joueront toujours un rôle essentiel !
Rester à jour, mais aussi partager son expertise entre biochimie et nutrition permet de d’exploiter les dernières découvertes validées et de proposer aux patients des prises en charge novatrices. Je m’y attache chaque jour.
Solutions par la nutrition (et mode de vie)
Principes directeurs
Au cœur de la prise en charge de l’inflammation silencieuse se trouve la modification de l’habitus alimentaire et du mode de vie. L’alimentation est en effet le premier facteur de risque de l’apparition de l’inflammation silencieuse et de son développement insidieux. Les interventions ne sont pas de simples “régimes”, mais des protocoles personnalisés visant à réduire l’adiposité viscérale, améliorer la sensibilité métabolique, restaurer la diversité du microbiote, et réduire les stimuli inflammatoires chroniques.
Un cadre clé : un régime antiinflammatoire, adapté aux préférences, culture, habitudes familiales, et combiné à l’activité physique, au sommeil de qualité et à une gestion du stress.
Nutrition – grands axes
Pour se débarrasser de l’inflammation silencieuse
- Favoriser : légumes et fruits variés (5 à 7 portions/jour), un peu de céréales complètes, noix et graines non salées, poissons gras (2-3 fois/semaine), huile d’olive extra-vierge, aliments, épices et aromates riches en polyphénols (artichauts, brocolis, fruits rouges, curcuma, gingembre, persil, échalote ….).
- Limiter : aliments ultra-transformés, sucres ajoutés, boissons sucrées, charcuteries, graisses trans, excès d’acides gras saturés, boissons alcoolisées en excès.
- Fibres et microbiote : viser 25-30 g/j minimum de fibres, privilégier les fibres prébiotiques (légumes verts, poireaux, oignons, artichauts), encourager la variété végétale.
- Oméga-3 : privilégier les poissons gras (saumon sauvage, maquereau, sardines), ou envisager supplémentation si apport alimentaire insuffisant, tout en vérifiant besoins et contre-indications.
- Micronutriments/antioxydants : vitamine D (souvent insuffisante), magnésium, zinc, sélénium, polyphénols (via alimentation riche en végétaux).
- Hydratation suffisante et suppression des boissons sucrées.
Mode de vie – complément essentiel
Sortir de l’état d’inflammation silencieuse nécessite aussi une vie saine
- Activité physique : au minimum 150 minutes/semaines de type modéré, idéalement 300 minutes ou combiné modéré + intense selon capacité. L’activité réduit l’inflammation systémique indépendamment de la perte de poids.
- Sommeil : viser 7 à 9 heures de sommeil par nuit, avec horaires réguliers, hygiène de sommeil soignée. Repérer et orienter vers un spécialiste en cas d’apnée.
- Stress & récupération : techniques de gestion du stress (méditation, cohérence cardiaque, sophrologie), limiter le cumul travail de nuit/chrono disruption.
- Tabac & alcool : arrêt du tabac impératif, consommation d’alcool modérée voire nulle selon profil.
- Suivi et motivation : fixer des objectifs réalistes, suivre poids/tour de taille, biomarqueurs, bien-être. Valoriser chaque progrès.
Exemple de protocole sur 6 mois
- Mois 0 à 3 : transition vers une alimentation anti-inflammatoire, remplacement progressif des aliments ultra-transformés, 2-3 portions de poissons gras/semaine, 30 minutes d’activité modérée/jour minimum, questionnaire sommeil/stress.
- Mois 3 à 6 : réévaluation anthropométrie + bilan biologique, ajustement calorique si perte de masse grasse nécessaire, intensification de l’activité (ex. renforcement musculaire), éventuellement supplémentation ciblée (oméga-3, vitamine D) en fonction bilan.
- Suivi continu : tous les 3 mois, bilan anthropométrique + questionnaire – tous les 6-12 mois, bilan biologique complet.
- La personnalisation des conseils et du détail des recommandations est impérative pour une action ciblée et efficace.
Pourquoi cela fonctionne ?
Parce que cette intervention agit sur les origines de l’inflammation silencieuse : alimentation pro-inflammatoire, en premier lieu, puis adiposité viscérale, sédentarité, déséquilibre du microbiote et perturbation métabolique. En réduisant ces stimuli, on fait baisser les cytokines pro-inflammatoires, on améliore la capacité métabolique, et on réduit le « stress » permanent sur l’organisme.
Plusieurs études confirment une réduction significative de hs-CRP, IL-6, TNF-α au bout de 1 à 6 mois d’intervention nutritionnelle et d’activité physique.
Pour les patients, cela signifie une démarche positive : ce n’est pas une « maladie » mystérieuse et immuable, mais un bouclier anti-inflammatoire qu’ils peuvent apprendre, avec un accompagnement, à actionner et à moduler.
Conclusion sur l’inflammation silencieuse
L’inflammation silencieuse représente un sujet majeur dans la prévention, la nutrition et la prise en charge des personnes avec surpoids, pathologies inflammatoires ou métaboliques. En tant que Diététicienne-nutritionniste et Docteure en Biochimie, je suis à la croisée des chemins pour détecter, intervenir et suivre cette problématique.
Le fil conducteur : repérer les profils à risque, utiliser un protocole simple (anamnèse, bilan biologique, interprétation), puis engager une intervention globale (nutrition + mode de vie). Les biomarqueurs comme hs-CRP, NLR, GlycA ou suPAR peuvent donner des indicateurs de progrès, et une alimentation antiinflammatoire avec activité physique constitue l’arme de base.
Ce qui compte, c’est de transmettre aux patients et confrères le message suivant : « Oui, vous pouvez agir, que vous présentiez des symptômes évidents ou pas ». L’inflammation silencieuse n’est pas une sentence, mais une opportunité de changement, sous un accompagnement expert.
Articles complémentaires :
JMIR Publications : lien
Biomarqueur SuPar : lien
World Journal of Biology Pharmacy and Health Sciences : lien
Fréquence Médicale : lien


