Contenu de l'article
ToggleIntroduction
Le syndrome des ovaires polykystiques (SOPK), également connu sous le nom de syndrome de Stein-Leventhal ou polykystose ovarienne, est un trouble endocrinien au métabolisme complexe affectant les femmes en âge de procréer. Cette affection, caractérisée par un déséquilibre hormonal, constitue l’une des causes les plus fréquentes de troubles hormonaux et d’infertilité féminins.
La prévalence du SOPK va de 6 et 20% des femmes selon les critères de diagnostic utilisés. Cette variabilité reflète la complexité de cette pathologie aux manifestations multiples, allant des menstruations irrégulières à l’hyperandrogénie, en passant par des complications métaboliques graves. L’impact du SOPK s’étend bien au-delà des symptômes visibles, affectant profondément la santé reproductive, métabolique et psychologique des femmes concernées.
Cet article a pour objectifs d’explorer les mécanismes biochimiques sous-jacents du SOPK, d’analyser les facteurs nutritionnels impliqués dans son développement et sa progression, et de présenter les différentes approches thérapeutiques disponibles, qu’elles soient conventionnelles ou émergentes.
Épidémiologie et diagnostic du SOPK
Prévalence mondiale et variations ethniques
Le SOPK affecte des millions de femmes à travers le monde, avec des variations notables selon les origines ethniques. Les études épidémiologiques montrent que certaines populations, notamment d’origine sud-asiatique, présentent une prévalence plus élevée et des manifestations cliniques parfois plus sévères, en particulier concernant l’insuline et le risque de diabète de type 2.
Pour la France, le nombre de femmes atteintes est de 2,5 millions.
Critères diagnostiques
Le diagnostic du SOPK repose principalement sur trois ensembles de critères :
- Critères NIH (1990) : basés sur la présence d’hyperandrogénie clinique et/ou biologique ainsi que l’oligo-anovulation chronique (trouble du cycle), après exclusion d’autres étiologies.
- Critères de Rotterdam (2003) : basé sur deux des trois éléments suivants :
- Oligo-anovulation ou anovulation
- Signes cliniques et/ou biochimiques d’hyperandrogénie
- Ovaires polykystiques à l’échographie pelvienne (≥12 follicules de 2-9 mm par ovaire ou volume ovarien >10 ml)
- Classification en phénotypes A-D : permettant une approche plus nuancée du diagnostic en fonction des manifestations cliniques prédominantes avec phénotypes :
- Phénotype A : association des 3 critères
- Phénotype B : hyperandrogénie + dysovulation
- Phénotype C : OPK « ovulatoire »
- Phénotype D : pas d’hyperandrogénie
Le diagnostic implique généralement un bilan hormonal SOPK complet, incluant le dosage de la testostérone totale et libre, de l’hormone antimüllérienne (AMH), de la LH et de la FSH. Un taux élevé de testostérone est particulièrement évocateur. L’échographie pelvienne constitue un examen complémentaire essentiel pour visualiser les ovaires et confirmer leur aspect polykystique.
Problème de sous-diagnostic
Malgré sa prévalence élevée, le SOPK demeure significativement sous-diagnostiqué, avec des estimations qui suggèrent que jusqu’à 70% des cas ne sont pas détectés. Ce retard de diagnostic prive de nombreuses femmes d’une prise en charge adaptée et augmente le risque de complications à long terme.
Physiopathologie du SOPK
Dysfonctionnements hormonaux
Le SOPK se caractérise par un déséquilibre hormonal complexe impliquant plusieurs axes :
Hyperandrogénisme, anovulation chronique et déséquilibres gonadotropes
L’hyperandrogénisme, manifestation centrale du SOPK, est responsable de nombreux symptômes comme l’hirsutisme (pilosité excessive), l’acné hormonale et parfois l’alopécie androgénique. Cette production excessive d’androgènes perturbe le développement folliculaire, entraînant une anovulation chronique et des menstruations irrégulières.
Déséquilibre des hormones
Le déséquilibre entre la LH (hormone lutéinisante) et la FSH (hormone folliculostimulante) constitue une caractéristique fréquente du SOPK, avec un ratio LH/FSH souvent élevé. Cette anomalie contribue au dysfonctionnement ovarien et à la production excessive d’androgènes.
L’insuline joue un rôle particulièrement important dans la physiopathologie du SOPK. L’hyperinsulinémie résultant de la résistance à l’insuline stimule la production d’androgènes par les ovaires et réduit la synthèse hépatique de la SHBG (Sex Hormone Binding Globulin), augmentant ainsi les taux d’androgènes libres circulants.
Les déséquilibres entre œstrogènes et progestérone, notamment la stimulation œstrogénique non compensée par la progestérone en raison de l’anovulation, contribuent au risque accru de pathologies endométriales.
Facteurs métaboliques
Résistance à l’insuline, inflammation chronique et stress oxydatif
La résistance à l’insuline est présente chez 70 à 80 % des femmes atteintes de SOPK, ce qui affecte leur indice de masse corporelle. Cette altération de la sensibilité à l’insuline favorise l’hyperandrogénie et crée un cercle vicieux aggravant les symptômes du syndrome.
L’inflammation chronique de bas grade et le stress oxydatif sont des caractéristiques fréquentes du SOPK, leur contribution à la dysfonction ovarienne et aux complications métaboliques à long terme est prépondérante.
Impact de l’obésité sur la physiopathologie
L’association entre obésité et SOPK est bidirectionnelle, les 2 effets se stimulent l’un l’autre : l’excès de masse grasse, particulièrement la graisse viscérale, exacerbe la résistance à l’insuline et l’hyperandrogénie. Inversement, le SOPK prédispose à l’obésité et au ventre gonflé caractéristique, créant ainsi un effet domino difficile à rompre.
Influence génétique et environnementale
Susceptibilité polygénique et rôle des perturbateurs endocriniens
Le SOPK présente une composante génétique significative avec une transmission polygénique complexe. Les études familiales montrent une similitude de la fréquence des cas d’une génération à l’autre, suggérant une prédisposition héréditaire.
Les facteurs environnementaux, notamment l’exposition aux perturbateurs endocriniens comme le bisphénol A, semblent également jouer un rôle dans l’apparition et la progression du SOPK. Ces substances peuvent interférer avec l’équilibre hormonal et affecter la fertilité féminine.
Complications associées
Santé reproductive
Infertilité, fausses couches, échec d’implantation embryonnaire
Le SOPK constitue l’une des principales causes d’infertilité féminine, affectant 70 à 80 % des femmes souffrant d’infertilité anovulatoire. Les mécanismes impliqués comprennent :
- L’absence d’ovulation régulière
- La qualité ovocytaire altérée
- Les déséquilibres hormonaux affectant la réceptivité endométriale
- L’environnement folliculaire perturbé
Les femmes atteintes de SOPK présentent également un taux élevé de complications durant la grossesse, notamment de fausses couches précoces et d’échecs d’implantation embryonnaire lors des procédures de procréation médicalement assistée.
Risque accru de cancer de l’endomètre
La stimulation œstrogénique non compensée par la progestérone, conséquence de l’anovulation chronique, augmente significativement le risque de développer une hyperplasie endométriale pouvant évoluer vers un cancer de l’endomètre.
Santé métabolique
Diabète de type 2, syndrome métabolique, dyslipidémie et maladies cardiovasculaires
Les femmes atteintes de SOPK présentent un risque significativement élevé de développer un diabète de type 2, avec une incidence de 5 à 10 fois supérieure à celle de la population générale. Le syndrome métabolique, caractérisé par une constellation de facteurs de risque cardiovasculaire, est également surreprésenté.
La dyslipidémie, fréquente dans le SOPK, se manifeste généralement par une élévation des triglycérides et du LDL-cholestérol, associée à une diminution du HDL-cholestérol protecteur. Cette anomalie du profil lipidique contribue aux risques cardiovasculaires liés au SOPK à long terme.
Des études récentes ont également mis en évidence une association entre SOPK et apnée du sommeil, contribuant à aggraver le profil cardiométabolique des patients.
Santé mentale
Impact psychologique : anxiété, dépression et stigmates sociaux
L’impact psychologique du SOPK est considérable et souvent sous-estimé. Les femmes atteintes présentent des taux plus élevés d’anxiété et de dépression, en partie liés aux symptômes visibles comme l’hirsutisme et l’acné, mais également à l’incertitude concernant la fertilité future.
Les stigmates sociaux associés aux manifestations physiques du SOPK peuvent affecter profondément l’image corporelle et l’estime de soi, détériorant significativement la qualité de vie des patients.
Approches thérapeutiques
Interventions pharmacologiques
Médicaments classiques : metformine, clomifène, létrozole
La metformine, un antidiabétique oral, constitue un traitement fréquemment prescrit dans le SOPK. En améliorant la sensibilité à l’insuline, elle permet souvent de réduire l’hyperandrogénie, de restaurer des cycles ovulatoires et de diminuer les risques métaboliques associés.
Pour les femmes souhaitant concevoir, le clomiphène et le létrozole sont des inducteurs de l’ovulation de première ligne. Le létrozole semble particulièrement efficace chez les patients présentant un SOPK avec résistance à l’insuline.
Les contraceptifs hormonaux pour SOPK, notamment les pilules œstroprogestatives, permettent de réguler les cycles menstruels, de réduire l’hyperandrogénie et d’améliorer les manifestations cutanées comme l’acné et l’hirsutisme.
Thérapies émergentes : inhibiteurs d’intégrines, agonistes hormonaux spécifiques
De nouvelles approches pharmacologiques sont en cours de développement, ciblant spécifiquement les mécanismes physiopathologiques du SOPK. Parmi ces thérapies innovantes figurent les inhibiteurs d’intégrines et divers agonistes hormonaux spécifiques visant à moduler plus précisément les voies de signalisation impliquées dans le SOPK.
Rôle de la nutrition dans la gestion du SOPK
Principes clés d’une alimentation adaptée au SOPK
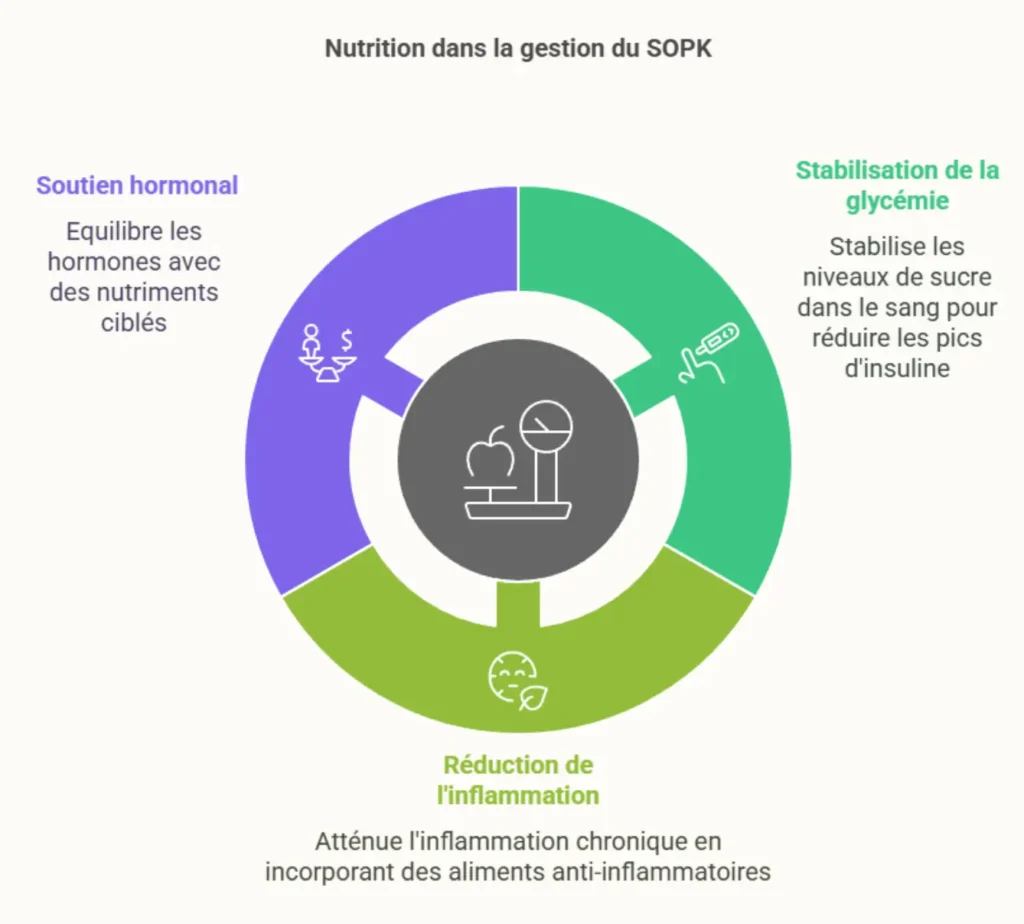
La nutrition constitue un pilier essentiel dans la prise en charge du SOPK. Une alimentation adaptée vise trois objectifs principaux :
- Stabilisation de la glycémie : Limiter les fluctuations glycémiques pour réduire les pics d’insuline qui stimulent la production d’androgènes.
- Réduction de l’inflammation : Privilégier une alimentation anti-inflammatoire pour atténuer et juguler l’inflammation chronique de bas grade caractéristique du SOPK.
- Soutien hormonal : Favoriser les nutriments contribuant à l’équilibre hormonal et au soutien métabolique optimal des stéroïdes sexuels.
Aliments recommandés
Bons choix alimentaires
L’inflammation de bas grade est intimement liée à l’alimentation. Les femmes souffrant de SOPK doivent donc absolument adopter une alimentation anti-inflammatoire. Ceci implique un suivi par un professionnel de la nutrition formé à cette approche.
Outre rechercher ainsi une personnalisation essentielle qui implique une vision globale de l’alimentation inflammatoire, elles devraient également privilégier :
- Les protéines maigres (volaille, poisson, légumineuses)
- Les graisses insaturées (huile d’olive, avocats, noix)
- Les glucides à faible indice glycémique
- Les légumes crucifères (brocoli, chou) contenant des composés favorisant l’élimination des œstrogènes
- Les aliments riches en antioxydants pour combattre le stress oxydatif
Suppléments alimentaires
Certains suppléments ont montré des résultats prometteurs dans la gestion du SOPK :
- Myo-inositol : améliore la sensibilité à l’insuline et la fonction ovarienne
- Resvératrol : composé phénolique aux propriétés anti-inflammatoires et antioxydantes
- Berbérine : composé naturel améliorant le profil métabolique et hormonal
- Quercétine : flavonoïde principalement l’inflammation et le stress oxydatif
- N-acétylcystéine : précurseur du glutathion, principal antioxydant endogène
Aliments à éviter
Les femmes atteintes de SOPK devraient limiter :
- Les sucres raffinés et aliments à indice et charge glycémique élevés
- Les graisses trans et saturées
- L’alcool, qui perturbe le métabolisme hépatique des hormones
- La caféine excessive, pouvant aggraver les déséquilibres hormonaux
- Les aliments ultra-transformés riches en additifs et conservateurs
Exemples de régimes adaptés
Régime méditerranéen
Le régime méditerranéen, caractérisé par une abondance de fruits, légumes, poissons, huile d’olive et herbes de Provence, est particulièrement adapté pour les femmes souffrant de SOPK. Plusieurs études ont démontré ses bénéfices sur la sensibilité à l’insuline, les profils lipidiques et la réduction de l’inflammation chronique.
Régime DASH
Le régime DASH (Dietary Approaches to Stop Hypertension), initialement conçu pour réduire l’hypertension, s’avère également bénéfique dans le SOPK. Riche en fruits, légumes, céréales complètes et produits laitiers faibles en matières grasses, il contribue à améliorer les paramètres métaboliques et à réduire les symptômes du SOPK.
Approche individualisée
La nutrition dans le cadre du SOPK doit être personnalisée en fonction du phénotype spécifique, des comorbidités et des objectifs thérapeutiques de chaque patient. Une approche nutritionnelle adaptée peut améliorer significativement les symptômes et la qualité de vie. Là aussi, un conseil et un suivi sur plusieurs mois sont essentiels pour la réussite de cette approche par l’alimentation.
Modifications du mode de vie
L’activité physique joue un rôle crucial dans la gestion du SOPK. L’entraînement par intervalles s’avère particulièrement efficace pour améliorer la sensibilité à l’insuline et réduire la graisse viscérale. Des études récentes ont également révélé que les exercices de résistance peuvent contribuer à normaliser les profils hormonaux.
La gestion du stress, par des techniques de relaxation, de pleine conscience ou de yoga, peut aider à atténuer les déséquilibres hormonaux exacerbés par le stress chronique. L’acupuncture a également montré des résultats encourageants dans certaines études, notamment pour l’amélioration de la fonction ovarienne.
Perspectives d’avenir
Recherche biomédicale
Le profilage transcriptomique ouvre de nouvelles perspectives pour identifier des cibles thérapeutiques spécifiques au SOPK-endomètre. Cette approche personnalisée pourrait permettre des interventions plus ciblées et efficaces.
Un domaine particulièrement prometteur concerne le rôle potentiel des microbiotes intestinaux dans la physiopathologie et le traitement du SOPK. Des études préliminaires suggèrent que certaines dysbioses intestinales pourraient participer au développement du syndrome, sans qu’il soit possible de discerner si elles en sont la cause ou la conséquence. Des interventions ciblant le microbiote, comme l’utilisation de probiotiques spécifiques ou même la transplantation fécale, représentent des pistes thérapeutiques potentielles.
Innovations en nutrition
L’exploration des interactions entre nutriments bioactifs et régulation hormonale offre des perspectives prometteuses. La nutrigénomique, étudiant l’impact des nutriments sur l’expression génique, permettra une personnalisation plus fine des recommandations nutritionnelles en fonction du génotype des patients.
Conclusion
Le syndrome des ovaires polykystiques représente un défi majeur de santé féminine, tant par sa prévalence que par la diversité de ses manifestations cliniques et de ses complications potentielles. Sa physiopathologie complexe, impliquant des déséquilibres hormonaux, métaboliques et inflammatoires, nécessite une approche diagnostique rigoureuse et une prise en charge multidisciplinaire.
Les avancées récentes dans la compréhension des mécanismes sous-jacents du SOPK ont permis le développement d’approches thérapeutiques plus ciblées et personnalisées. Son lien avec l’inflammation de bas grade et avec la nutrition, en particulier, constitue un pilier essentiel de cette prise en charge. En combinant des régimes anti-inflammatoires avec des interventions personnalisées basées sur des choix alimentaires sains et durables, il est possible d’améliorer significativement les symptômes métaboliques et hormonaux tout en favorisant une meilleure qualité de vie.
L’importance d’une approche multidisciplinaire, intégrant médecine conventionnelle, nutrition et interventions comportementales personnalisées, demeure fondamentale pour une gestion optimale du SOPK. Cette synergie thérapeutique offre aux femmes concernées les meilleures chances d’atténuer réellement les symptômes, de prévenir les complications à long terme et d’améliorer leur qualité de vie globale.
Ressources externes
Association française SOPK : lien1 et lien2
OMS : lien
Pour aller plus loin : lien


