Depuis quelques années, le régime cétogène s’est imposé dans l’espace public comme conçu pour des indications très spécifiques – notamment le traitement de certaines formes d’épilepsie résistantes aux médicaments – il a progressivement quitté le champ médical pour devenir un régime « bien-être » très médiatisé. Cette évolution n’est pas anodine : un protocole strict, étudié et encadré, a été transformé en une approche librement adoptée, souvent sur la base de conseils glanés sur internet ou sur les réseaux sociaux.
Cet article vise à clarifier ce que la science nous dit réellement des risques du régime cétogène lorsqu’il est pratiqué sans supervision par un professionnel de la nutrition. Il s’adresse en particulier aux personnes souffrant de surpoids, de maladies inflammatoires chroniques ou de troubles métaboliques : elles recherchent une solution à leurs problèmes de santé souvent importants voire invalidants, et peuvent justement être pour cette raison encore plus vulnérables aux effets secondaires d’un changement alimentaire aussi radical.
Le régime cétogène peut, dans certaines situations cliniques et sous surveillance, être vu comme un outil thérapeutique intéressant. Mais il doit être utilisé avec discernement. La perte de poids et l’amélioration temporaire de certains symptômes ne doivent pas masquer les effets potentiellement délétères sur la santé métabolique, cardiovasculaire, digestive, hormonale et psychologique. L’association régime cétogène perte de poids n’est pas triviale.
Contenu de l'article
ToggleRégime cétogène, une mécanique métabolique efficace, mais exigeante
Pour comprendre ses risques, il faut d’abord rappeler son principe. Le régime cétogène consiste à réduire très fortement l’apport en glucides, généralement en dessous de 30 grammes par jour, afin d’épuiser les réserves de glycogène et de forcer l’organisme à puiser majoritairement son énergie dans les graisses. Cette bascule métabolique, appelée cétose nutritionnelle, s’accompagne d’une production accrue de corps cétoniques, qui deviennent le principal carburant des cellules.
Ce régime exige :
- La réduction très importante des apports en fibres
- La restriction sévère des glucides fermentescibles qui en découle
- Et l’augmentation très importante des graisses.
Ces adaptations font partie des conditions impératives de la mise en place de la condition de cétose à la base de ce régime.
Cette stratégie peut conduire à une réduction de l’appétit, à une stabilisation de la glycémie, à une diminution de l’insulinémie et à une perte de poids souvent rapide les premières semaines. Chez certaines personnes souffrant d’épilepsie réfractaire, elle peut même réduire la fréquence et la sévérité des crises. Ces observations ont participé à la popularisation du régime.
Cependant, le corps humain n’est pas « programmé » pour rester durablement en état de cétose nutritionnelle. Historiquement, cette situation était transitoire, apparaissant dans des conditions extrêmes comme des périodes de famine ou des environnements sans ressources glucidiques. Mais en faire un état métabolique chronique représente un tout autre scénario : c’est faire peser une contrainte importante et permanente sur l’organisme. Et comme toute contrainte, elle peut générer des compensations physiologiques dont certaines s’avèrent problématiques lorsque le protocole est mal conduit.
Les premières semaines : un stress physiologique souvent sous-estimé
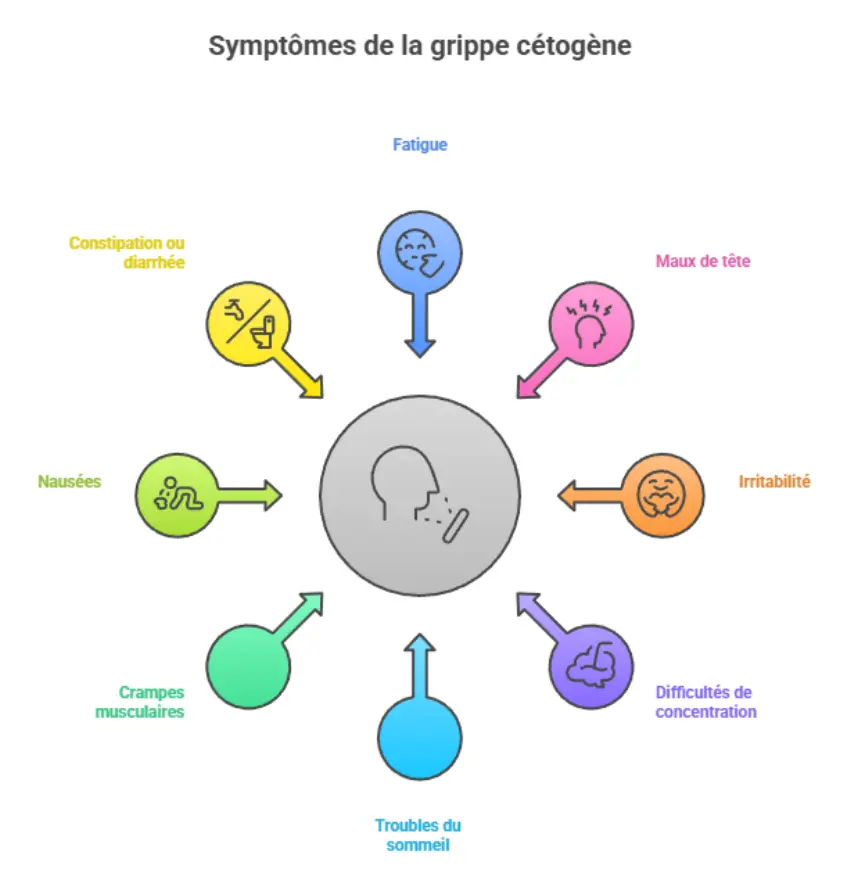
La transition vers la cétose n’est pas neutre. De nombreux patients rapportent une période d’adaptation inconfortable, couramment appelée « grippe cétogène ». Fatigue importante, maux de tête, irritabilité, difficultés de concentration, troubles du sommeil, crampes musculaires, nausées, constipation ou diarrhée constituent un tableau fréquemment observé.
Ces manifestations traduisent, d’un point de vue biochimique, des modifications rapides de l’équilibre électrolytique, une perte d’eau liée à la diminution du glycogène hépatique et une réorganisation des circuits énergétiques, avec aussi des risques importants d’hypoglycémie. La littérature indique que ce tableau concerne entre 30 et 50 % des personnes démarrant un régime cétogène, ce qui en fait un phénomène loin d’être marginal.
Dans la plupart des cas, ces symptômes s’atténuent au bout de quelques jours ou semaines. Néanmoins, ils témoignent de la force du bouleversement métabolique induit par ce type d’alimentation, rappelant qu’il ne s’agit pas d’un simple « régime low-carb », mais d’une modification profonde du fonctionnement cellulaire.
Risques cardiovasculaires : entre espoir et inquiétude
L’un des arguments les plus souvent avancés par les promoteurs du régime cétogène est son impact positif sur certains marqueurs métaboliques, notamment l’insuline et la glycémie. Il est vrai que chez des personnes présentant une résistance à l’insuline, une réduction importante des glucides peut temporairement améliorer ces paramètres.
Cependant, cet effet bénéfique ne doit pas occulter les données de plus en plus nombreuses concernant son impact sur le profil lipidique. Plusieurs études cliniques, ainsi que des données de cohortes incluant la UK Biobank, montrent une augmentation significative du LDL-cholestérol, de l’ApoB et parfois de la lipoprotéine(a) chez des sujets suivant un régime cétogène. Ces marqueurs sont désormais reconnus comme des indicateurs majeurs de risque cardiovasculaire. Dans certaines publications, un doublement du risque d’événements cardiovasculaires sur une douzaine d’années est observé chez les personnes adoptant durablement une alimentation de type cétogène, même si des facteurs de confusion doivent être pris en compte.
Pour une personne souffrant de surpoids ou d’inflammation chronique – deux états associés à un risque cardiovasculaire déjà accru – cette augmentation du LDL, et en particulier celle de la Lp(a) et de de l’ApoB représentent un enjeu clinique majeur. Le bénéfice perçu en termes de perte de poids peut masquer une fragilisation insidieuse et pourtant réelle du système cardiovasculaire, avec à la clé une dégradation progressive de la santé.
Risques digestifs, microbiote et conséquences sur l’immunité
Le système digestif est particulièrement sensible aux modifications alimentaires drastiques. La réduction très importante des apports en fibres exigée par la mise en place de la condition de cétose à la base de ce régime affecte directement le microbiote intestinal. Il en est de même pour l’augmentation des apports en graisses, dont les sources peuvent faire l’objet de choix pouvant s’avérer délétères.
Plusieurs travaux montrent une diminution de la diversité microbienne chez certains individus suivant un régime cétogène strict, accompagnée d’une baisse de certaines populations bactériennes considérées comme bénéfiques, comme les bifidobactéries.
Ce déséquilibre peut aussi s’accompagner de constipation chronique, de douleurs abdominales, de reflux ou de nausées persistantes. Certains patients rapportent également une sensibilité digestive accrue à long terme. De plus, le microbiote jouant un rôle crucial dans la modulation de l’immunité et de l’inflammation systémique, cette altération pourrait avoir des conséquences chez des personnes souffrant de maladies inflammatoires.

Des cas de stéatose hépatique induite ou aggravée ont été documentés, ainsi que des pancréatites, notamment chez des individus présentant une susceptibilité particulière ou une alimentation cétogène de mauvaise qualité nutritionnelle. Métaboliquement, les cellules du foie se remplissent de graisse, et leur fonctionnement est altéré. Les cellules α et β du pancréas peuvent elles aussi être endommagées, et créer les conditions d’un diabète et d’un syndrome métabolique. Les apports en fibres ont une influence majeure sur la santé globale de l’organisme : les réduire drastiquement de façon durable apparait comme un risque élevé de dégradation de la santé de l’organisme.
Fonction rénale : un risque à ne pas négliger
Les reins jouent un rôle central dans l’équilibre acido-basique et l’excrétion des métabolites liés au métabolisme lipidique. Dans un contexte de cétose prolongée, le risque de calculs rénaux augmente. Les données cliniques rapportent une incidence située entre 3 et 6 % des personnes après deux ans de régime cétogène strict sans supplémentation adaptée. Une hypercalciurie, associée à une diminution du citrate urinaire, constitue le mécanisme physiopathologique le plus probable.
Chez des patients présentant une fragilité rénale préalable ou une hydratation insuffisante, ce risque doit être considéré avec sérieux. La supplémentation en citrate et une surveillance biologique régulière sont nécessaires dans le cadre d’un protocole encadré. Dans un contexte d’auto prescription, ces précautions sont malheureusement impossibles à respecter.
Santé osseuse et métabolisme minéral
L’équilibre acido-basique modifié par le régime cétogène, associé à des apports parfois insuffisants en micronutriments, peut entraîner une diminution de la densité minérale osseuse. Les études disponibles montrent un risque plus élevé chez l’enfant, mais des pertes osseuses ont également été rapportées chez l’adulte sur une ou deux années de régime strict. Un déficit en vitamine D, en calcium et en magnésium, ainsi qu’une augmentation de l’excrétion urinaire du calcium, peuvent contribuer à ce phénomène.
Pour des personnes déjà exposées au risque d’ostéopénie en raison d’inflammation chronique, de ménopause ou de sédentarité, cette perte osseuse progressive représente une préoccupation légitime.
Carences et déséquilibres nutritionnels
Un régime cétogène non supervisé expose à des carences en vitamine C, en certaines vitamines B, en vitamine D, en magnésium, en potassium, ainsi qu’à un déficit en antioxydants et en fibres. Ces insuffisances résultent à la fois de la réduction drastique des fruits, de certains légumes, des légumineuses et des céréales, et parfois d’une qualité alimentaire insuffisante (graisses saturées en excès, protéines animales parfois excédentaires, manque de variété).
Les carences peuvent apparaître progressivement, parfois sans symptôme évident au début, mais elles fragilisent peu à peu l’organisme. Elles augmentent le stress oxydatif et peuvent nuire à la santé à long terme. Certaines études estiment la prévalence de ces déficits entre 5 et 30 % selon la durée de l’alimentation cétogène et la qualité de la surveillance.
Conséquences hormonales, fatigue chronique et troubles du cycle menstruel
Chez certaines femmes, la réduction drastique des glucides peut entraîner une perturbation du cycle menstruel, voire une aménorrhée, particulièrement lorsque le régime induit une restriction calorique involontaire ou une augmentation du stress physiologique. La diminution de l’hormone T3 observée dans plusieurs travaux évoque également un effet d’adaptation métabolique qui pourrait, chez des personnes sensibles, aggraver une hypothyroïdie ou un syndrome de fatigue chronique.
Par ailleurs, en lien avec les adaptations physiologiques au risque d’hypoglycémie, une élévation du cortisol a été documentée durant l’adaptation au régime cétogène, parfois persistante si l’apport énergétique est insuffisant. Chez des patients souffrant d’inflammation chronique ou de fatigue, cette réponse de stress peut aggraver certains symptômes.
Impact psychologique, relation à l’alimentation et risque de rebond
Au-delà des paramètres biologiques, le régime cétogène transforme profondément le rapport à l’alimentation. Il impose une vigilance constante, une planification rigoureuse et une exclusion de nombreux aliments qui font partie des aliments-santé de notre régime omnivores. Les contraintes importantes qu’il représente le rendent difficile à concilier avec celles d’une vie quotidienne faite d’interactions et de repas partagés avec les proches ou les amis. Pour certaines personnes, cette rigueur peut aussi engendrer une forme de contrôle anxieux ou, au contraire, des épisodes de compensation alimentaire.
Les taux d’abandon observés dans la littérature sont élevés, souvent supérieurs à 50 % après un à deux ans. L’arrêt brutal du régime peut provoquer un regain de poids rapide, parfois plus important que la perte initiale, phénomène renforcé par les adaptations hormonales et métaboliques induites par la cétose prolongée.
Un régime adapté à qui ?
Il est essentiel de rappeler que le régime cétogène possède des indications thérapeutiques reconnues, notamment en neurologie : l’objectif est de diminuer l’inflammation au niveau du système nerveux.
Dans certaines pathologies métaboliques ou chroniques (ex : épilepsie réfractaire, Covid long, syndrome des ovaires polykystiques SOPK…) ou cancérologiques, face à l’insuffisance de solutions médicamenteuses, des pistes de recherche émergent. Le régime cétogène est considéré dans certains cas comme une option, essentiellement en l’absence de traitement médical possible. Dans ces contextes, le protocole est strictement surveillé, régulièrement réévalué, ajusté en fonction des paramètres biologiques et intégré dans une prise en charge multidisciplinaire. Il a alors vocation à n’être que temporaire.
Pourtant, le retour à une alimentation « normale » suite à un régime cétogène peut induire une réapparition des troubles qui avaient prévalu à sa mise en place.
Il peut alors apparaitre comme obligatoire de poursuivre ce régime cétogène pour maintenir ses effets positifs.
De la même manière, chez un public non médicalisé, en quête de perte de poids rapide ou d’un mieux-être supposé, son choix implique la continuité pour le maintien des résultats. Les effets néfastes décrits plus haut modifient dans ce cas la balance bénéfices/risques : celle-ci devient largement défavorable avec le régime cétogène. Et de façon croissante avec le temps lorsqu’il est suivi longtemps.
Quelle alternative ?
Le régime cétogène est pour l’instant une piste possible dans certains cas. Cela ne veut pas dire que c’est la meilleure.
En effet, la diminution drastique des apports en glucides est le principal objectif de ce régime. La cétose n’en est qu’une conséquence, et ne constitue pas, bien au contraire, la condition indispensable à l’obtention de résultats. On se trompe d’objectif.
Il y a d’autres approches possibles, qui concilient beaucoup mieux les besoins de notre organisme avec les conditions nécessaires à la diminution visée des troubles inflammatoires.
Une alimentation anti-inflammatoire bien menée a des effets sur l’inflammation de la totalité de l’organisme, et en particulier sur celle du système nerveux. C’est exactement l’effet qui est recherché.
Et contrairement au régime cétogène, une alimentation anti-inflammatoire est de plus en plus reconnue comme un élément clé de la santé, avec des données importantes sur la prévention des maladies chroniques.
Régime cétogène danger : une approche qui nécessite un cadre
Le régime cétogène n’est pas un régime miraculeux. C’est un outil thérapeutique qui, historiquement, a montré certains résultats dans des situations spécifiques.
La popularisation de cette approche a parfois occulté la réalité scientifique : engager une cétose prolongée représente un stress métabolique majeur pour l’organisme.
La perte de poids rapide, lorsqu’elle survient, ne doit pas être le seul critère de réussite.
De même en cas de recherche d’une solution à des troubles inflammatoires importants sans soulagement possible ou suffisant par un traitement médicamenteux.
La santé cardiovasculaire, la fonction hépatique et rénale, la qualité du microbiote, la densité osseuse, l’équilibre hormonal et le bien-être psychologique sont des dimensions tout aussi essentielles de la santé, et peuvent être mises à mal avec le régime cétogène.
Si vous envisagez ce type d’alimentation, ou si vous l’avez débuté seul, il est important d’en discuter avec un professionnel qualifié. Un suivi diététique, des bilans biologiques réguliers et une adaptation individualisée permettent de limiter les risques et d’encadrer cette démarche de manière plus sécurisée. Cela n’enlève d’ailleurs pas les risques à long-terme pour la santé décrits plus haut.

La nutrition est un levier thérapeutique formidable lorsqu’elle est utilisée avec discernement et connaissance. Le rôle de l’expert n’est pas d’interdire, mais de conseiller au mieux, d’accompagner, de protéger et de permettre à chacun de faire le meilleur des choix possibles pour sa santé à la fois à court et à long terme.
Articles complémentaires :
Santé sur le net : lien
Effet à long terme (diabete.qc.ca) : lien
Blog de la “boite à outils” : lien


