La spondylarthrite ankylosante (SA), aussi appelée spondylarthrite axiale, est une maladie rhumatismale inflammatoire chronique appartenant au groupe des spondyloarthrites
Contenu de l'article
ToggleVue d’ensemble
La spondylarthrite ankylosante est bien plus qu’un « mal de dos ». Derrière cette formule savante se cache une maladie inflammatoire chronique sévère, grave et parfois invalidante, capable de remodeler progressivement le squelette axial et d’affecter en profondeur la qualité de vie. Longtemps confondue avec de simples lombalgies mécaniques, elle commence aujourd’hui à être mieux identifiée grâce à des outils diagnostiques plus performants et à une sensibilisation croissante des professionnels de santé.
Pourtant, le délai de diagnostic moyen reste préoccupant : plusieurs années peuvent s’écouler entre les premiers symptômes et la confirmation du diagnostic. Chaque année perdue est une fenêtre thérapeutique manquée, une inflammation non contrôlée qui abîme silencieusement les structures articulaires. C’est pourquoi reconnaître les signaux d’alerte précocement constitue un enjeu majeur, tant pour les patients que pour les soignants.
Cet article propose un tour d’horizon scientifique et pratique de la spondylarthrite ankylosante : de ses mécanismes fondamentaux à son traitement, en passant par le diagnostic, les manifestations cliniques, et le vécu au quotidien. L’objectif est d’offrir aux patients — et à ceux qui les accompagnent — une base de compréhension solide, sans simplification excessive ni alarmisme inutile.
Définition de la spondylarthrite ankylosante
La spondylarthrite ankylosante (SA), aussi appelée spondylarthrite axiale, est une maladie rhumatismale inflammatoire chronique appartenant au groupe des spondyloarthrites. Ce groupe rassemble plusieurs affections partageant des mécanismes physiopathologiques communs, une prédisposition génétique similaire et des manifestations cliniques qui se recoupent partiellement : rhumatisme psoriasique, arthrites réactionnelles, spondyloarthrites associées aux maladies inflammatoires chroniques de l’intestin (MICI), et forme axiale prédominante que représente la SA.
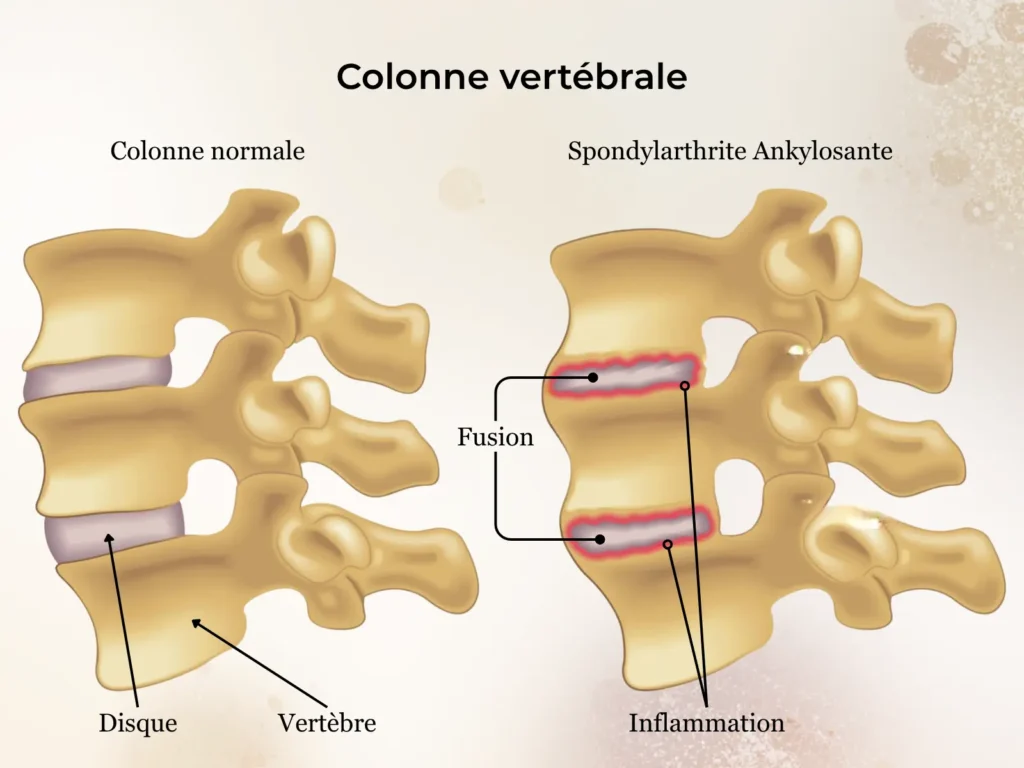
Elle atteint le rachis et les articulations sacro-iliaques (entre le bassin et le sacrum). Elle peut aussi atteindre le thorax antérieur et des articulation périphériques, notamment aux membres inférieurs. Elle évolue lentement, essentiellement par poussées. Elle se manifeste par des douleurs lombo-fessières, d’un seul côté ou des deux côtés, avec parfois une pseudosciatique. La douleur est plus marquée en fin de nuit et le matin. Le terme « ankylosante » fait référence à l’ankylose, c’est-à-dire la fusion progressive des articulations, notamment vertébrales. Dans les formes évoluées, les ligaments et les disques intervertébraux se calcifient, formant des syndesmophytes — des ponts osseux entre les vertèbres — qui peuvent conduire à la rigidité complète du rachis, donnant l’aspect radiologique dit « en colonne de bambou ».
Il convient de distinguer soigneusement la spondylarthrite ankylosante de l’arthrose. L’arthrose est une maladie dégénérative liée à l’usure du cartilage, sans processus inflammatoire primaire ; elle touche principalement les personnes âgées. La SA, au contraire, est une maladie auto-immune ou auto-inflammatoire, qui débute généralement chez le jeune adulte et dont le moteur principal est l’inflammation, pas la dégénérescence.
Chiffres clés et épidémiologie
La spondylarthrite ankylosante touche environ 0,2 à 0,5 % de la population générale dans les pays occidentaux, soit plusieurs centaines de milliers de personnes en France. Sa prévalence varie considérablement selon les régions du monde, en lien étroit avec la fréquence du marqueur génétique HLA-B27 dans les populations : elle est plus élevée dans les pays nordiques et relativement rare en Afrique subsaharienne.
La maladie débute habituellement entre 20 et 35 ans, ce qui en fait une pathologie du sujet jeune, encore en pleine vie active. Les premières manifestations surviennent rarement après 45 ans, et un début avant l’adolescence, bien que possible, reste exceptionnel. Le pic d’incidence se situe dans la troisième décennie.
Longtemps considérée comme une maladie à prédominance masculine, la SA est aujourd’hui reconnue comme touchant également les femmes, bien que dans des proportions légèrement différentes. Les hommes représentent environ 60 à 70 % des cas diagnostiqués selon les études, mais cette donnée doit être interprétée avec précaution : les femmes présentent souvent des formes plus difficiles à reconnaître, avec une atteinte axiale moins marquée radiologiquement et une symptomatologie parfois moins typique, ce qui explique en partie leur sous-représentation dans les statistiques.
Le délai moyen de diagnostic, toutes études confondues, oscille entre 7 et 10 ans. Ce chiffre alarmant s’explique par plusieurs facteurs : la banalisation des lombalgies du jeune adulte, la méconnaissance des critères de lombalgie inflammatoire par certains praticiens, et la lenteur d’apparition des signes radiologiques caractéristiques. Les antécédents familiaux de spondyloarthrite, présents dans 10 à 20 % des cas, constituent un facteur de risque fort et doivent attirer l’attention du soignant.
Description de la spondylarthrite ankylosante
Causes et mécanismes
La spondylarthrite ankylosante est une maladie multifactorielle, c’est-à-dire qu’elle résulte de l’interaction entre une prédisposition génétique et des facteurs environnementaux. Aucune cause unique n’explique son apparition.
Le facteur génétique le mieux documenté est la présence du gène HLA-B27, codant pour une molécule du complexe majeur d’histocompatibilité de classe I. Environ 90 à 95 % des patients atteints de SA expriment ce marqueur, contre 8 à 10 % de la population générale. Cependant, il est capital de comprendre que la présence isolée de HLA-B27 ne suffit pas à déclencher la maladie : environ 95 % des porteurs du gène ne développeront jamais de SA. Inversement, certains patients diagnostiqués ne présentent pas ce marqueur génétique.
D’autres gènes de susceptibilité ont été identifiés, notamment ERAP1 et IL-23R, impliqués dans la présentation des antigènes et dans la régulation de la réponse immunitaire.
Au niveau immunologique, la spondylarthrite ankylosante implique une dérégulation de certaines voies inflammatoires, notamment celles des interleukines IL-17 et IL-23, ainsi qu’une surproduction de TNF-alpha (facteur de nécrose tumorale). Ces cytokines pro-inflammatoires entretiennent une inflammation chronique au niveau des enthèses — les zones d’insertion des tendons et ligaments sur l’os — et des articulations sacro-iliaques. La sacro-iliite, inflammation des articulations entre le sacrum et les os iliaques, est souvent la première manifestation et le signe clé du diagnostic.
Le rôle du microbiote intestinal dans la pathogénèse de la SA fait l’objet d’une recherche active. Plusieurs études montrent des altérations de la flore intestinale chez les patients atteints, et il existe une association clinique bien établie avec les MICI. Des infections bactériennes, notamment à certaines entérobactéries, ont été proposées comme facteurs déclenchants chez des individus génétiquement prédisposés. Ces hypothèses restent à confirmer mais ouvrent des pistes thérapeutiques intéressantes.
Facteurs de risque
Plusieurs facteurs augmentent la probabilité de développer une spondylarthrite ankylosante ou de retarder son diagnostic. Les antécédents familiaux au premier degré constituent le facteur de risque le plus important après HLA-B27 : avoir un parent direct atteint multiplie par 10 à 50 le risque individuel. La présence du marqueur HLA-B27 reste le principal déterminant biologique, même si son absence n’exclut pas le diagnostic.
Le sexe masculin est classiquement associé à des formes plus sévères et à un diagnostic plus précoce, tandis que les femmes souffrent davantage d’un retard de diagnostic du fait de présentations atypiques. L’âge de début, généralement entre 20 et 35 ans, est lui aussi un facteur à prendre en compte lors de l’évaluation d’une lombalgie chronique chez le jeune adulte.
Certaines maladies constituent des signaux d’alerte qui doivent faire rechercher une spondyloarthrite : le psoriasis (présent chez environ 10 % des patients), les MICI de type Crohn ou rectocolite hémorragique, et surtout les épisodes d’uvéite antérieure aiguë — une inflammation oculaire douloureuse caractéristique. La récurrence de ces manifestations extra-articulaires doit systématiquement orienter vers un avis rhumatologique.
La sédentarité, sans être une cause directe, est un facteur aggravant bien documenté : elle favorise la raideur, amplifie la douleur et accélère la perte fonctionnelle. À l’inverse, l’activité physique régulière et adaptée est l’un des piliers de la prise en charge. Le tabagisme représente également un facteur de risque de progression de la maladie et de mauvaise réponse aux traitements.
Symptômes principaux de la spondylarthrite ankylosante
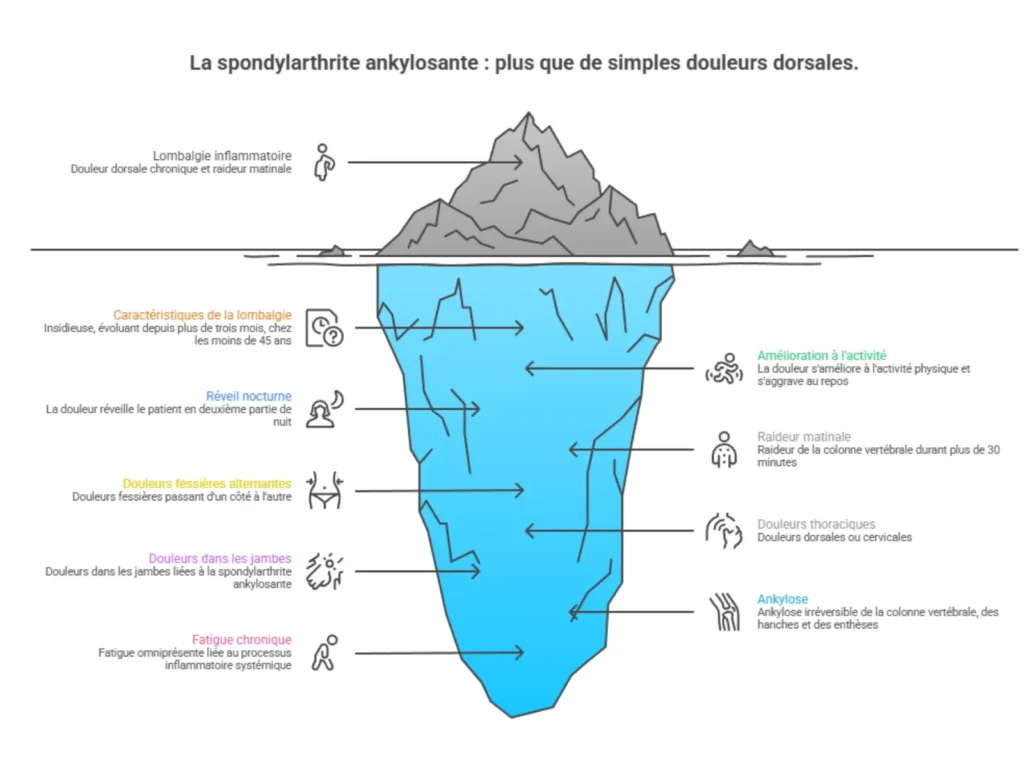
Le tableau clinique typique de la spondylarthrite ankylosante associe une lombalgie inflammatoire chronique à une raideur matinale prolongée. Ces deux éléments sont au cœur du diagnostic et permettent de différencier la spondylarthrite ankylosante des lombalgies mécaniques banales.
La lombalgie inflammatoire possède des caractéristiques sémiologiques précises. Elle est insidieuse dans son installation, évoluant depuis plus de trois mois, et survient chez un sujet de moins de 45 ans. Elle s’améliore à l’activité physique et s’aggrave au repos prolongé — à l’inverse de la lombalgie mécanique, qui se réveille à l’effort. La douleur est souvent maximale en deuxième partie de nuit, elle réveille le patient et le contraint à se lever pour marcher. Ce réveil nocturne, caractéristique, et qui perturbe fortement le sommeil, est un signal d’alerte fort qui ne doit pas être banalisé.
La raideur matinale de la colonne vertébrale (signe caractéristique) dure typiquement plus de 30 minutes, parfois plusieurs heures. Elle diminue au cours de la journée, et la mobilité revient progressivement. Elle touche le rachis lombaire, mais aussi la nuque et le thorax dans les formes avancées, avec une diminution mesurable de l’ampliation thoracique — la capacité des côtes à s’écarter lors de l’inspiration.
Les douleurs fessières alternantes, passant d’un côté à l’autre, sont très évocatrices d’une sacro-iliite bilatérale. Elles irradient parfois vers la cuisse, mimant une sciatique, ce qui peut conduire à des erreurs diagnostiques. Les douleurs thoraciques sont parfois dorsales ou cervicales. Les douleurs dans les jambes liées à la spondylarthrite ankylosante sont fréquentes et doivent être distinguées d’une compression radiculaire d’origine mécanique. Les articulations des membres inférieurs sont souvent touchées, avec perturbation et gêne à la marche : genoux, hanches, chevilles.
L’ankylose peut atteindre la colonne vertébrale, les hanches et les enthèses. Lorsqu’elle apparait, elle est irréversible.
La fatigue chronique, souvent sous-estimée, est pourtant omniprésente dans la spondylarthrite ankylosante. Elle ne s’explique pas uniquement par les perturbations du sommeil ; elle est en partie directement liée au processus inflammatoire systémique. Elle affecte la concentration, l’humeur, la vie sociale et professionnelle, et contribue largement à la dégradation de la qualité de vie.
L’exemple d’Alejandro Alonso est frappant : ce footballeur professionnel argentin, déclaré inapte, a dû stopper sa carrière en 2013 à la suite d’un diagnostic de spondylarthrite posé sur son mal de dos récurrent.
Manifestations extra-articulaires
La spondylarthrite ankylosante n’est pas une maladie exclusivement rachidienne. Elle peut toucher de nombreux organes et systèmes, ce qui renforce l’importance d’une prise en charge globale.
L’uvéite antérieure aiguë est la manifestation extra-articulaire la plus fréquente, touchant environ 30 à 40 % des patients au cours de leur vie. Elle se manifeste par un œil rouge douloureux, une baisse de l’acuité visuelle et une photophobie, et constitue une urgence ophtalmologique. Sa récurrence doit toujours faire rechercher ou réévaluer le diagnostic de spondyloarthrite.
Les enthésites — inflammations aux points d’insertion tendineux ou ligamentaires — sont un autre marqueur fort de la maladie. L’enthésite du talon d’Achille et l’inflammation du fascia plantaire sont parmi les plus fréquentes et les plus invalidantes. Les symptômes au niveau du pied dans la spondylarthrite ankylosante — douleur plantaire ou du talon (talalgie matinale), gêne à la marche — peuvent précéder les manifestations rachidiennes et constituer parfois la première plainte du patient.
Une arthrite périphérique, touchant les grosses articulations (genoux, hanches, épaules), est présente chez environ un tiers des patients. L’atteinte des hanches est particulièrement redoutée car elle peut conduire à une coxite destructrice nécessitant une chirurgie prothétique.
Les manifestations digestives, souvent silencieuses, s’observent dans un contexte de MICI associée ou sous forme de lésions iléo-coliques subcliniques détectables en endoscopie chez une proportion significative de patients.
Les manifestations cutanées sous forme de psoriasis, et les manifestations cardiovasculaires — risque accru d’athérosclérose lié à l’inflammation chronique, myocardite avec troubles du rythme ou valvulaires dans les formes rares sévères — complètent le tableau et justifient un suivi multidisciplinaire.
Évolution de la maladie
L’évolution de la spondylarthrite ankylosante est extrêmement variable d’un individu à l’autre, ce qui rend tout pronostic individuel délicat. Sont souvent touchés en premier les articulations sacro-iliaques et la partie lombaire de la colonne vertébrale. La partie dorsale est généralement atteinte ensuite, ainsi que les articulations vertébro-costales et sterno-costales, puis la partie cervicale de la colonne. Certains patients connaissent une forme légère, avec des poussées inflammatoires espacées et une mobilité longtemps préservée ; d’autres voient leur maladie progresser de façon plus continue, avec un risque d’ankylose vertébrale et de limitation fonctionnelle sévère.
La maladie évolue classiquement par poussées inflammatoires entrecoupées de périodes de relative accalmie. Au fil du temps, si l’inflammation n’est pas contrôlée, le processus de remodelage osseux peut s’installer, aboutissant à la formation de syndesmophytes et, dans les formes les plus avancées, à la fusion complète du rachis. Ce stade, dit « colonne de bambou », est aujourd’hui devenu plus rare grâce aux thérapeutiques modernes.
L’impact fonctionnel est multiple : douleurs chroniques perturbant le sommeil, limitations de la mobilité réduisant l’autonomie, fatigue chronique affectant la vie professionnelle, et retentissement psychologique pouvant conduire à un syndrome dépressif. La question de la spondylarthrite ankylosante et de l’espérance de vie mérite d’être abordée : à elle seule, la SA n’est pas considérée comme réduisant significativement l’espérance de vie. Cependant, les comorbidités cardiovasculaires liées à l’inflammation chronique, et les effets indésirables de certains traitements, peuvent influer sur la mortalité à long terme si la maladie n’est pas correctement contrôlée.
Diagnostic de la spondylarthrite ankylosante
Le diagnostic de spondylarthrite ankylosante repose sur un faisceau d’arguments cliniques, biologiques et d’imagerie, sans qu’un seul test ne soit suffisant à lui seul. Il s’appuie sur les critères de classification modifiés de New York, bien qu’en pratique clinique la classification ASAS (Assessment of SpondyloArthritis international Society) soit davantage utilisée pour détecter les formes précoces.
Cliniquement, les éléments d’alerte qui doivent conduire à une consultation rhumatologique incluent : une lombalgie chronique débutant avant 45 ans, d’horaire inflammatoire, avec raideur matinale prolongée, s’améliorant à l’activité et avec la prise d’AINS (antiinflammatoires non stéroïdiens, type aspirine, ibuprofène, diclofénac…) . L’examen physique recherche une limitation de la mobilité du rachis (tests de Schober et de l’ampliation thoracique), une douleur à la pression des sacro-iliaques, et les signes d’enthésite.
Sur le plan biologique, le syndrome inflammatoire (CRP, VS) est présent dans environ 50 à 60 % des cas actifs, mais son absence ne doit pas faire récuser le diagnostic. La recherche de HLA-B27 est un argument supplémentaire, mais non suffisant à lui seule.
L’imagerie occupe une place centrale dans le diagnostic de spondylarthrite ankylosante. La radiographie standard du bassin de face permet de visualiser les remaniements sacro-iliaques aux stades avancés (sacro-iliite de grade 2 bilatérale ou grade 3 unilatérale selon les critères de New York). Mais au stade précoce, les radios peuvent être strictement normales. L’IRM des sacro-iliaques est alors l’examen de choix : elle détecte les signes d’inflammation active (œdème osseux) bien avant toute lésion structurale visible en radiologie, ce qui permet un diagnostic et une prise en charge plus précoces.
Diagnostics différentiels
La spondylarthrite ankylosante étant une maladie à diagnostic clinique et d’imagerie, plusieurs pathologies doivent être éliminées pendant le diagnostic. La lombalgie mécanique simple reste la principale cause de confusion ; elle se distingue par ses effets (aggravation à l’effort, amélioration au repos), l’absence de raideur matinale prolongée et les signes radiologiques de l’arthrose. La hernie discale peut s’apparenter à une sciatique ou une douleur fessière, mais son mécanisme est purement compressif. La spondylodiscite infectieuse, plus rare, associe fièvre et syndrome inflammatoire biologique majeur. La fibromyalgie, avec ses douleurs diffuses et sa fatigue, peut coexister ou être confondue avec la SA. Enfin, d’autres spondyloarthrites, notamment les formes liées au psoriasis ou aux MICI, partagent des mécanismes communs et peuvent présenter des tableaux cliniques proches
Gravité et complications
Les complications de la spondylarthrite ankylosante sont multiples et peuvent toucher plusieurs systèmes. La complication la plus emblématique reste l’ankylose vertébrale avec son cortège de limitations fonctionnelles : impossibilité de se pencher en avant, perte de la rotation cervicale, posture camptocormique (inclinée en avant) dans les formes sévères. Cette rigidité augmente par ailleurs le risque de fracture vertébrale même lors de traumatismes mineurs, les vertèbres ankylosées se comportant comme un os long.
L’uvéite répétée, si elle n’est pas traitée rapidement, peut entraîner des complications oculaires permanentes : synéchies (adhérences de l’iris), hypertension oculaire, cataracte secondaire, voire risque de glaucome. Une vigilance permanente et une consultation ophtalmologique en urgence en cas de symptômes sont impératives.
Sur le plan respiratoire, les formes avancées avec atteinte thoracique peuvent réduire la capacité ventilatoire par restriction de l’ampliation thoracique ; les poumons compensent en partie, mais une fibrose pulmonaire apicale, rare, a été décrite. Le risque cardiovasculaire est amplifié par l’inflammation systémique chronique qui accélère l’athérosclérose. Les patients atteints de SA ont un risque légèrement supérieur d’événements cardiovasculaires majeurs par rapport à la population générale, risque qui diminue avec le contrôle de l’inflammation.
Le retentissement psychologique de la douleur chronique et du handicap fonctionnel ne doit pas être minimisé. La prévalence de la dépression et de l’anxiété est significativement plus élevée dans la population atteinte de SA. Ce lien bidirectionnel — la dépression aggravant la perception douloureuse, et la douleur alimentant la détresse psychologique — doit être intégré dans la stratégie de prise en charge.
Traitements de la spondylarthrite ankylosante
Les objectifs du traitement pour la spondylarthrite ankylosante sont clairs : contrôler l’inflammation, soulager la douleur, préserver la mobilité articulaire, prévenir les complications structurales et maintenir la qualité de vie. Ces objectifs s’inscrivent dans une stratégie thérapeutique dite « treat-to-target » (traiter jusqu’à la cible), qui vise à atteindre la rémission ou, à défaut, la faible activité de la maladie.
Les anti-inflammatoires non stéroïdiens (AINS) constituent le traitement de première intention. Leur efficacité sur la douleur et la raideur est rapide et bien documentée. Plusieurs études suggèrent par ailleurs qu’une prise continue d’AINS pourrait ralentir la progression structurale en réduisant l’inflammation enthésiale. Cependant, leur utilisation au long cours nécessite une surveillance gastro-intestinale et cardiovasculaire.
Lorsque les AINS sont insuffisants ou mal tolérés, les biothérapies constituent la deuxième ligne thérapeutique de référence. Les anti-TNF-alpha (infliximab, adalimumab, étanercept, certolizumab, golimumab) ont révolutionné la prise en charge de la SA depuis leur introduction au début des années 2000 : ils permettent une rémission clinique chez une proportion importante de patients et peuvent freiner la progression radiologique. Les inhibiteurs de l’IL-17 (sécukinumab, ixékizumab) constituent une alternative efficace, particulièrement appréciée chez les patients ayant une atteinte cutanée psoriasique associée. Les inhibiteurs de JAK (tofacitinib, upadacitinib) représentent une option orale plus récente, avec des résultats prometteurs.
Les corticoïdes systémiques ont une place limitée dans la SA axiale et ne sont généralement pas recommandés au long cours. Ils peuvent être utiles pour traiter une poussée d’uvéite ou une arthrite périphérique sévère, mais exposent aux complications classiques de la corticothérapie prolongée. Les traitements de fond conventionnels comme le méthotrexate ou la sulfasalazine n’ont pas démontré d’efficacité sur la forme axiale, mais peuvent être proposés en cas d’atteinte périphérique prédominante.
La kinésithérapie et l’exercice physique sont des piliers incontournables du traitement, complémentaires des médicaments. Les exercices réguliers d’assouplissement vertébral, de renforcement musculaire et de travail postural permettent de maintenir la mobilité, réduire la douleur et améliorer la capacité respiratoire. La balnéothérapie et les cures thermales ont également montré un intérêt dans cette pathologie. La chirurgie, enfin, reste l’exception : elle est réservée aux coxites sévères nécessitant une prothèse de hanche, ou aux rares cas de déformation vertébrale fixée et invalidante.
Vivre avec la spondylarthrite ankylosante

Vivre avec une maladie inflammatoire chronique demande une organisation adaptée, de la patience et, souvent, un soutien pluridisciplinaire. La gestion des poussées douloureuses, qui peuvent survenir de façon imprévisible, est un défi quotidien. Apprendre à reconnaître les signes avant-coureurs d’une poussée, adapter son activité en conséquence et disposer d’un plan d’action médicament (AINS, contact rapide avec le rhumatologue) permet de reprendre une forme de contrôle sur la maladie.
La vie professionnelle est un enjeu majeur. La SA touche des individus en pleine vie active ; les absences répétées pour douleurs, la fatigabilité et les limitations de mobilité peuvent affecter l’employabilité. La reconnaissance en affection longue durée (ALD) permet une prise en charge à 100 % et facilite l’accès aux aides sociales. Des aménagements de poste, parfois indispensables, peuvent être demandés via la médecine du travail ou le MDPH.
La vie familiale et sexuelle mérite également d’être abordée. La douleur chronique et la fatigue affectent la libido et les capacités physiques. Un dialogue ouvert avec le partenaire, et si nécessaire un accompagnement sexologique, contribue à préserver la qualité des relations. La question de la grossesse chez une femme atteinte de spondylarthrite ankylosante est complexe : si la grossesse peut parfois améliorer transitoirement les symptômes grâce aux modifications hormonales, elle nécessite un suivi rapproché et un ajustement des traitements, certaines biothérapies nécessitant d’être arrêtées au troisième trimestre. Les hommes sous biothérapies doivent également être informés des recommandations actuelles concernant la fertilité et la contraception.
Le soutien des associations de patients (AFPric, Groupe Spondylos, etc.) est précieux : il permet de briser l’isolement, d’échanger des conseils pratiques et de bénéficier d’une information fiable sur les droits des malades.
Mesures non médicamenteuses
La prise en charge de la spondylarthrite ankylosante ne se résume pas aux médicaments. Un ensemble de mesures de mode de vie jouent un rôle réellement déterminant dans l’évolution fonctionnelle et la qualité de vie.
L’activité physique régulière et adaptée est une mesure non médicamenteuse efficace. La natation, la marche, le yoga, le tai-chi et le Pilates sont particulièrement recommandés pour leur impact positif sur la mobilité rachidienne, la posture et la réduction de la douleur. L’exercice améliore aussi la fatigue et l’humeur. À l’inverse, les sports à fort impact traumatique (sports de contact, jeux de balle intenses) doivent être pratiqués avec prudence et en accord avec le soignant.
L’arrêt du tabac est une mesure fondamentale : le tabagisme est associé à une activité inflammatoire plus importante, à une progression radiologique plus rapide et à une moins bonne réponse aux biothérapies. Il constitue par conséquent un enjeu prioritaire dans l’accompagnement du patient.
La gestion du poids corporel est un aspect souvent négligé dans la spondylarthrite ankylosante. Le surpoids amplifie les contraintes mécaniques sur un squelette déjà fragilisé, aggrave l’inflammation par le biais du tissu adipeux viscéral et se situe en interaction avec la question de la spondylarthrite ankylosante et du poids, qui fait l’objet d’une attention croissante dans la littérature scientifique. Maintenir une masse corporelle normale participe à la réduction de la charge inflammatoire globale.
L’adaptation ergonomique du poste de travail (hauteur du bureau, type de siège, possibilité d’alterner positions assises et debout) peut limiter la surcharge articulaire. L’éducation thérapeutique — apprentissage de la maladie, techniques d’économie articulaire, gestion des poussées — améliore l’adhésion thérapeutique et l’autonomie du patient. Un accompagnement psychologique, notamment des thérapies cognitivo-comportementales, est bénéfique chez les patients présentant un risque anxiodépressif.
Alimentation et hygiène de vie
La question de l’alimentation dans la spondylarthrite ankylosante suscite un intérêt croissant, nourri à la fois par des données scientifiques sérieuses et par de nombreuses allégations non fondées circulant sur internet. Il convient d’aborder ce sujet avec discernement.
Sur le plan des données probantes, certains principes d’alimentation anti-inflammatoire font consensus : diminuer les acides gras saturés et trans, augmenter les apports en oméga-3 (poissons gras, noix, graines de lin), privilégier les légumes et fruits riches en antioxydants, et supprimer les aliments ultra-transformés et les sucres raffinés. Ces recommandations s’inscrivent globalement dans un modèle méditerranéen, dont les effets anti-inflammatoires ont été bien documentés dans d’autres maladies chroniques.
En ce qui concerne les aliments interdits dans la spondylarthrite ankylosante, il n’existe pas de liste validée par les autorités de santé. Certains patients rapportent des améliorations en réduisant le gluten ou les produits laitiers, mais les preuves cliniques à grande échelle restent insuffisantes. Néanmoins, cette première étape est indispensable pour commencer à limiter l’inflammation.
L’étape déterminante dans la prise en charge de la spondylarthrite est l’adoption d’une alimentation anti-inflammatoire : c’est le facteur de succès le plus important. Plus que des ajouts ou des retraits de certains aliments, elle implique et nécessite une vision globale de l’alimentation, avec une personnalisation soigneuse et précise.
La prudence est bien sûr de mise face aux régimes extrêmes ou très restrictifs type jeûnes ou cures de détox (voir article), qui exposent à des carences nutritionnelles sans bénéfice démontré. L’éviction du gluten, des produits laitiers ou autres peuvent avoir un intérêt certain : les bénéfices potentiels dépendent précisément de chaque personne, et aucune règle générale ne peut se décréter a priori.
La supplémentation en vitamine D mérite une attention particulière dans cette population : la SA expose à un risque d’ostéoporose (par l’inflammation chronique, la sédentarité et les corticoïdes éventuels utilisés pour soigner), et la carence en vitamine D est fréquente. Une supplémentation adaptée, après dosage sanguin, peut être indiquée. Les compléments en oméga-3 ont montré des résultats modestes mais cohérents sur les marqueurs inflammatoires. Toute supplémentation doit être discutée avec un professionnel de santé spécialisé dans l’approche de cette pathologie, sans improvisation.
L’alimentation est un facteur essentiel dans l’inflammation chronique, et un levier d’action très puissant : une adaptation ciblée et adéquate permet de diminuer la fréquence et l’intensité des crises, et même de les faire disparaitre. Elle permet de retrouver une vie quasi normale et de maîtriser la composante génétique de cette maladie. Elle nécessite l’adhésion entière de la personne, l’enjeu est de taille, et les bénéfices sont à la mesure de l’investissement consenti. Ses apports sont encore largement sous-estimés.
Pronostic
Le pronostic de la spondylarthrite ankylosante a considérablement évolué depuis l’avènement des biothérapies. Si la guérison complète n’est pas encore possible — on ne dispose pas à ce jour de traitement médicamenteux permettant d’éradiquer définitivement la maladie —, la rémission clinique est un objectif atteignable pour une proportion significative de patients.
La rémission se définit par une activité de la maladie très basse ou nulle, l’absence de poussées inflammatoires et la préservation de la qualité de vie. Elle diffère fondamentalement de la guérison : la maladie reste présente, mais sous contrôle. Le maintien de la rémission peut nécessiter une poursuite du traitement, éventuellement à dose réduite après une période de stabilité prolongée. Les traitements médicamenteux peuvent parfois être totalement stoppés, dans les cas de prise en charge bien menée par l’alimentation.
Les facteurs associés à un meilleur pronostic incluent : un diagnostic précoce, une mise en route rapide d’un traitement adapté, une activité physique régulière, l’absence de tabagisme, un poids normal et une bonne observance thérapeutique. À l’inverse, un délai diagnostique long, une maladie active non contrôlée, une alimentation de nature inflammatoire et la présence de comorbidités aggravent l’évolution.
Questions fréquentes
La spondylarthrite ankylosante est-elle héréditaire ?
La SA n’est pas une maladie héréditaire au sens strict, mais il existe une forte composante génétique. La transmission du gène HLA-B27 au sein d’une famille augmente le risque, sans le rendre certain. Avoir un parent du premier degré atteint justifie une vigilance accrue face aux symptômes évocateurs.
Peut-on guérir de la spondylarthrite ankylosante ?
Non, au sens médical du terme. Mais une rémission clinique durable, permettant de vivre normalement avec peu ou pas de symptômes, est aujourd’hui accessible à de nombreux patients grâce aux traitements disponibles. La distinction entre rémission et guérison est essentielle.
Est-ce une maladie grave ?
La spondylarthrite ankylosante peut être grave si elle n’est pas prise en charge, conduisant à une ankylose et un handicap fonctionnel majeur. Mais avec un diagnostic précoce et un traitement adapté, la plupart des patients maintiennent une qualité de vie satisfaisante. L’approche alimentaire constitue un apport déterminant à celle-ci.
Peut-on faire du sport ?
Non seulement on peut faire du sport, mais c’est vivement recommandé. La natation, la marche, le vélo en terrain plat, le yoga et le stretching sont particulièrement bénéfiques. L’activité physique est un traitement à part entière. Les sports traumatisants doivent être évités ou adaptés.
Peut-on avoir une grossesse avec cette maladie ?
Oui, la grossesse est tout à fait possible et doit être planifiée en lien étroit avec le rhumatologue et l’obstétricien. Certains traitements doivent être ajustés avant la conception ou pendant la grossesse. La grossesse peut parfois s’accompagner d’une amélioration des symptômes.
Faut-il un régime particulier ?
Il n’existe pas de régime spécifique prouvé à grande échelle. Néanmoins, une vraie alimentation anti-inflammatoire personnalisée, riche en légumes, en oméga-3 et pauvre en aliments ultra-transformés, est recommandée. Les régimes d’exclusion stricts (sans amidon, sans gluten) manquent encore de preuves solides.
Quand consulter en urgence ?
Un œil rouge et douloureux avec baisse de la vision nécessite une consultation ophtalmologique urgente. Une douleur thoracique ou dorsale intense, une paralysie ou trouble neurologique, ou un traumatisme même mineur chez un patient ankylosé nécessitent une prise en charge hospitalière immédiate.
Conclusion
La spondylarthrite ankylosante est une maladie inflammatoire chronique sérieuse, mais dont le visage a profondément changé au cours des deux dernières décennies. Grâce aux avancées thérapeutiques — biothérapies ciblées, inhibiteurs de JAK — et à une meilleure compréhension des mécanismes impliqués, les patients atteints de SA peuvent aujourd’hui espérer une rémission durable et une qualité de vie préservée, à condition d’un diagnostic et d’une prise en charge précoces.
Un mal de dos chez un adulte jeune, d’horaire inflammatoire, qui réveille la nuit et s’améliore à l’activité, ne doit jamais être banalisé. C’est ce signal d’alerte qui, s’il est reconnu et exploré, peut éviter des années de souffrance non traitée et prévenir les séquelles fonctionnelles.
La prise en charge est globale : médicamenteuse, physique, nutritionnelle et psychologique. Elle repose sur un partenariat entre le patient et son équipe soignante. Il ne s’agit pas de guérir, au sens d’éradiquer définitivement la maladie, mais de la contrôler suffisamment pour que le patient reprenne les rênes de sa vie — professionnelle, familiale, sportive. C’est cette rémission, silencieuse mais réelle, qui constitue aujourd’hui l’horizon atteignable pour la très grande majorité des patients bien suivis.
Pour toute question sur l’alimentation, la supplémentation ou l’hygiène de vie dans le cadre de la spondylarthrite ankylosante, consultez un professionnel de santé qualifié. L’accompagnement nutritionnel ne remplace pas le suivi rhumatologique, mais constitue un levier essentiel et précieux dans une approche intégrative et personnalisée.
Quelques références
| Sources | Sujets | Liens |
| HAS (Haute Autorité de Santé) | Spondylarthrite axiale Prescription d’activité physique | Lien |
| HAS (Haute Autorité de Santé) | Spondylarthrite axiale Prescription d’activité physique | Lien |
| Collège français des Enseignants en Rhumatologie | Spondylarthrite inflammatoire | Lien |
| RecoMédicales | Spondylarthrite ankylosante | Lien |


